De stedelijke structuur heeft nood aan verandering
Economische groei is positief voor de welvaart van een land. Het biedt werkgelegenheid, een betere gezondheidszorg en meer comfort. Maar wat als de economische groei te snel gaat? Wat als er te weinig rekening wordt gehouden met omgevingskwaliteit en klimaatopwarming?
In deze scriptie gaat de focus uit naar Kunming, een stad in China, aangezien zij een toonbeeld zijn van snelle verstedelijking.
China staat in het algemeen wel bekend om zijn economische groei. Iedereen heeft wel een product in huis waarop staat ‘made in China’. Daarnaast is China ook gekend omwille van zijn populatiestijging. Deze populatiestijging en industrialisatie heeft ervoor gezorgd dat Kunming, een grootstad in China, gekarakteriseerd wordt door een sterke verstedelijking. Aangezien de bevolking nog een sterke stijging zal kennen in de toekomst, zal deze verstedelijking enkel maar toenemen. De snelle economische groei en de daarbij horende verstedelijking heeft een grote impact op het milieu en de sociale en culturele aspecten van de samenleving, zoals lucht-, water- en bodemvervuiling, maar ook op de omvormingen in het landgebruik en landbedekking. Daarom is het aangewezen om de ontwikkeling van de stad te bestuderen, zodat deze kennis gebruikt kan worden om de verstedelijking beter te reguleren.
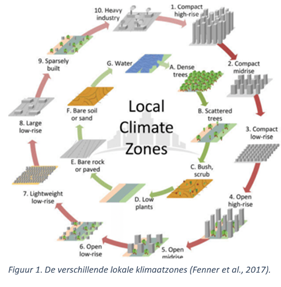
De verstedelijking van een stad heeft verschillende drijfveren, zoals de economische groei, bepaalde beleidsplannen, natuurlijke populatiestijging en migratie. Om de verstedelijking van een stad te begrijpen en om juiste keuzes naar de toekomst toe te nemen, is het belangrijk om alle drijfveren en hun impact te kennen. Daarnaast is het handig om de stad in verschillende zones op te delen, dit kan door gebruik te maken van lokale klimaatzones, oftewel thermale zones (Figuur 1). In totaal zijn er 17 zones waarvan 10 stedelijke en 7 natuurlijke zones. Bij de stedelijke zones wordt er onderscheid gemaakt tussen hoge en lage gebouwen, dichte of open bebouwing en de aan- of afwezigheid van groenelementen. Bij de natuurlijke zones wordt er vooral onderscheid gemaakt op basis van de overheersende natuurelementen, zoals water en dense bossen. Iedere zone wordt gekenmerkt door een bepaald lokaal klimaat. In de stedelijke zones zullen er lagere windsnelheden zijn en is de luchttemperatuur doorgaans warmer. Zones gekenmerkt door hoge gebouwen die verder van elkaar gelegen zijn en waarin er groenelementen verwerkt zijn, hebben de meest aangename leefomgeving, zowel op vlak van temperatuur als op vlak van uitzicht.
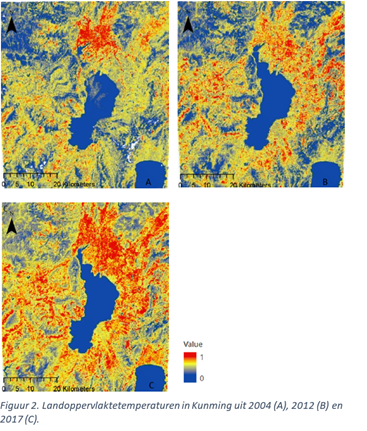
Om de verstedelijking in Kunming mogelijk te maken moet natuur of landbouwgrond plaats maken voor stedelijke elementen zoals huizen en industrie. Daarnaast wordt de reeds bestaande stad ook steeds dichter bebouwd. Deze verstedelijking gebeurt aan een snel tempo en heeft als gevolg dat Kunming in het algemeen gekenmerkt wordt door een hogere temperatuur (Figuur 2) aangezien een stad warmer is dan het platteland of natuur. Dit kan negatieve gevolgen hebben voor de bevolking en leidt vaak tot ziektes en sterfte. Met oog op de verdere populatiestijging en de klimaatverandering, is het van uiterst belang om de stad in een nieuw kleed te steken waarbij de zones met een betere leefkwaliteit de plaats in nemen van deze met een lagere leefkwaliteit.
Er kan geconcludeerd worden dat verstedelijking niet enkel gaat over een toenemend aantal stedelijke inwoners of een stijgend stadsoppervlak. Het gaat over een complete verandering van plattelandse kenmerken naar stedelijke, zowel op vlak van industriële structuur, werkgelegenheid, leefmilieu en sociale zekerheid. Hierbij kan de stad enkel maar duurzaam zijn als er een goed onderbouwde ruimtelijke planning en beleid aanwezig is.









