Candida auris, the fungus that shall not be named
De recente opmars van Candida auris (C. auris), een schimmel die bekend is voor zijn resistentie tegen meerdere geneesmiddelen en zijn snelle overdracht in ziekenhuizen, vormt een wereldwijd gevaar. De beperktheid in antischimmelmiddelen en de uitdagende zoektocht naar nieuwe geneesmiddelen kan het gevaar dat de schimmel vormt alleszins moeilijk afwenden. Daarom is er een grote behoefte aan nieuwe therapieën die de ontwikkeling van resistentie in C. auris kunnen vermijden of verminderen.
De toenemende dreiging van antibioticaresistentie door het overmatig gebruik van antibiotica brengt niet veel goeds met zich mee. Ondertussen blijven wetenschappers verder zoeken naar nieuwe geneesmiddelen en therapieën die de verwerving van antibioticaresistentie kunnen vermijden of verminderen. Niettemin vormen schimmels een groot gevaar dat niet onderschat mag worden, aangezien ze ook juist zoals bacteriën resistentie kunnen ontwikkelen tegen allerlei antischimmelmiddelen. In feite vormen schimmels zelfs een groter gevaar, aangezien we enkel beschikken over drie grote klassen van antischimmelmiddelen in vergelijking met antibiotica, waarvan er zeker twaalf verschillende klassen beschikbaar zijn. Daarnaast verloopt de zoektocht naar nieuwe antischimmelmiddelen moeizaam en ontmoedigend, aangezien vele belangrijke structuren en stoffen die potentiële doelwitten kunnen zijn voor nieuwe antifungale geneesmiddelen, ook voorkomen bij de mens. Hierdoor kunnen deze geneesmiddelen ons ook schade aanrichten.
Candida auris: een superschimmel on the loose
Bovendien is de recente opmars van C. auris niet geruststellend, aangezien de schimmel gekend is voor zijn resistentie tegen meerdere antischimmelmiddelen. Daarnaast is de schimmel ook bestendig tegen sommige ontsmettingsmiddelen. Daardoor kan C. auris voor een lange tijd overleven in ziekenhuizen, wat kan leiden tot ziekenhuisinfecties. Dit zijn infecties die ontstaan na 48 uur na aankomst in het ziekenhuis en vaak veroorzaakt worden door micro-organismen die resistentie tegen meerdere geneesmiddelen hebben ontwikkeld. Tot slot wordt de schimmel ook vaak verkeerd geïdentificeerd als andere schimmels die verwant zijn aan C. auris. Alles overziend, is het duidelijk dat C. auris een superschimmel is.
Breaking the cycle: cyclische therapie tegen resistentie-verwerving
Één manier om de drukkende dreiging van C. auris te verminderen is de resistentie-verwerving van de schimmel te reduceren, aangezien de schimmel resistent kan worden tegen meerdere geneesmiddelen. Daarom is het grootste doel van dit project de ontwikkeling van nieuwe therapieën om het risico dat resistentie-verwerving in C. auris inhoudt, te minimaliseren. Hiervoor werd gedacht aan cyclische antifungale therapieën, waarin de schimmel sequentieel wordt behandeld met twee geneesmiddelen waarvan de ene een verhoogde sensitiviteit vertoont aan de andere of beide geneesmiddelen gevoelig zijn voor de ander. Dit “trade-off” fenomeen wordt collaterale sensitiviteit (CS) genoemd en werd al eerder onderzocht in tumoren en bacteriën. Het is een veelbelovend mechanisme waarmee we antifungale therapieën kunnen optimaliseren.
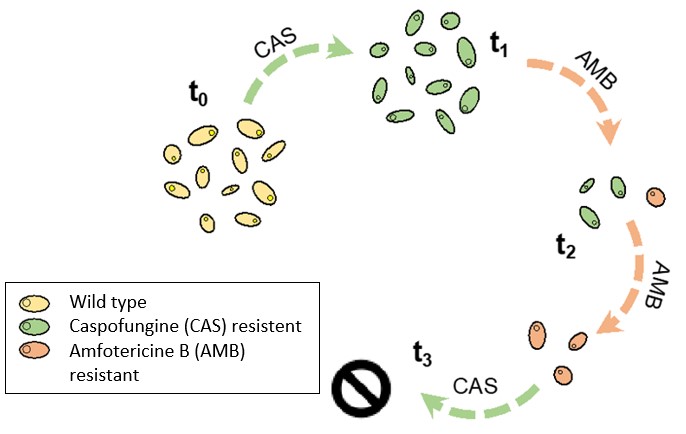
Om CS te evalueren in C. auris, evolueerden we een stam die gevoelig is aan alle antifungale geneesmiddelen tot resistentie voor negen antischimmelmiddelen en twee repurposed geneesmiddelen die initieel voor andere doeleinden werden geproduceerd, maar wel een antifungale werking vertonen. CS in deze resistente stammen werd bepaald door ze te behandelen met andere geneesmiddelen en daarna hun groei te vergelijken met die van een niet-resistente stam in dezelfde behandeling. Resistente stammen die minder goed groeiden dan de niet-resistente stam in bepaalde geneesmiddelen, vertoonden CS tegen deze geneesmiddelen. Op basis van deze CS trends, werden geneesmiddelparen geselecteerd, waarin de ene drug CS vertoont aan de andere. Een voorbeeld hiervoor zijn amfotericine B en caspofungine, twee antischimmelmiddelen op de markt. Amfotericine B resistente stammen waren gevoeliger voor caspofungine dan de niet-resistente C. auris stammen. Daaruit konden we mogelijkerwijs concluderen dat amfotericine B CS vertoont aan caspofungine. Vervolgens werden cyclische antifungale therapieën ontwikkeld, waarin C. auris sequentieel werd behandeld met de twee gekozen geneesmiddelen. Als resultaat ondervonden we dat de geëvolueerde stammen in de cyclische therapieën geen resistentie hadden ontwikkeld. C. auris die bijvoorbeeld resistentie kan ontwikkelen tegen zowel amfotericine B als caspofungine afzonderlijk, verwierf geen resistentie tegen beide geneesmiddelen in de cyclische therapie met amfotericine B en caspofungine. Dit toont het veelbelovende potentieel van cyclische therapieën in de strijd tegen resistentie-verwerving in C. auris en mogelijkerwijs andere schimmels. Daarnaast werden de resistente stammen gesequeneerd voor een selectie van genen die betrokken zijn in het werkingsmechanisme van de drug waarvoor ze resistent zijn. Mutaties werden gevonden in enkele resistente stammen en zouden de resistentie-verwerving in deze stammen kunnen verklaren.
Toekomstperspectieven
Bovendien kunnen ook nieuwe resistentiemechanismen ontdekt worden aan de hand van genoomwijde sequencing, het bepalen van de nucleotidevolgorde van het hele genoom, van de resistente stammen. Bovendien kunnen nieuwe mutaties ook gevonden worden door gerichte sequencing van andere genen die belangrijk zijn voor het werkingsmechanisme van bepaalde geneesmiddelen. Andere toekomstperspectieven voor dit project zijn het modelleren van de cyclische antifungale therapieën en het achterhalen van mechanismen die de collaterale sensitiviteit tussen twee drugs zouden kunnen veroorzaken. Aan de hand van een model die cyclische therapieën kan nabootsen op de computer, kunnen we allerlei factoren toevoegen en aanpassen om zo de optimale behandelingstherapie te voorspellen. Deze factoren kunnen bijvoorbeeld de drug, het aantal keer dat er wordt gewisseld tussen de drugs en het aantal dagen gespendeerd in iedere drug zijn. Bovendien kunnen we schetsen hoe het CS mechanisme tussen twee drugs werkt door de wisselwerking tussen de twee drugs te testen. CS tussen amfotericine B en caspofungine bijvoorbeeld kan mogelijks verklaard worden door het verstorend effect van amfotericine B op het celmembraan van schimmelcellen. Caspofungine bindt op een enzyme dat zich bevindt op het celmembraan en dus kan het effect van amfotericine B op het celmembraan deze binding beïnvloeden.
Kortom, dit project toont het potentieel van cyclische antifungale therapieën om resistentie-verwerving in C. auris te vermijden en kan een fundamentele basis vormen voor verdere studies en optimalisatie ervan. Zo zetten we een stapje dichter naar treating the untreatable.









