Hoe denkt en beslist een traumachirurg over het lot van een gebroken enkel?
- GiovanniMatricali
EEN BREUK VAN HET SPRONGBEEN (“TALUS”) LEIDT ZELFS NA OPERATIE IN 88% VAN DE GEVALLEN TOT BLIJVENDE PIJN EN IN 83% TOT BLIJVENDE HINDER TIJDENS DAGELIJKSE ACTIVITEITEN.
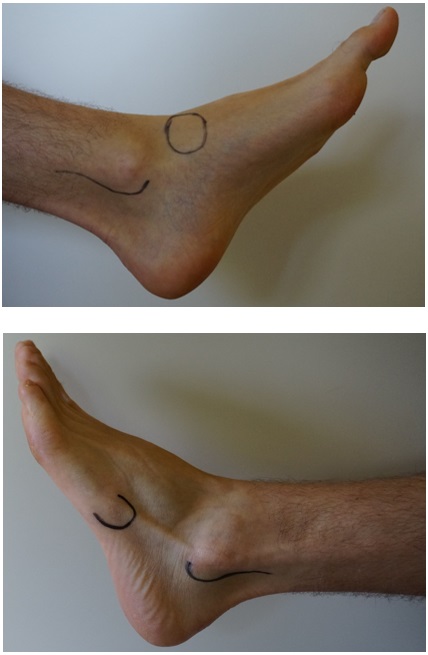 Iedereen verstuikt wel eens zijn enkel. Meestal gaat het snel beter met wat rust en een cold pack. In sommige gevallen zwelt de enkel enorm op en blijft het moeilijk om op de voet te steunen. De kans is groot dat je iemand kent of zelf ooit in deze situatie op de spoedgevallendienst terecht bent gekomen. De eerste taak van de spoedarts bestaat eruit om een inschatting te maken van de ernst van het letsel. Dit zal hij doen aan de hand van een klinisch onderzoek. Bij duidelijke tekens van een breuk, zoals scheefstand, of een krakend geluid bij beweging, indien er geen steunname mogelijk is op de voet of indien bepaalde punten drukpijnlijk zijn, kan er overwogen worden om een foto (RX) van de enkel te laten nemen (Ottawa regel, Figuur 1). Een breuk treedt meestal op aan de beenderige uitsteeksels die de zijkant van de enkel vormen. Deze twee botuiteinden, die in de volksmond ook wel ‘binnenenkel’ en ‘buitenenkel’ worden genoemd, zijn het verlengde van het spaakbeen of “fibula” en het scheenbeen of “tibia”. Er is echter nog een derde bot dat tot de enkel behoort: het sprongbeen of de “talus”. De fibula en tibia grijpen als een vork rond de talus (Figuur 2). De talus vormt dus de verbinding tussen de voet en het onderbeen.
Iedereen verstuikt wel eens zijn enkel. Meestal gaat het snel beter met wat rust en een cold pack. In sommige gevallen zwelt de enkel enorm op en blijft het moeilijk om op de voet te steunen. De kans is groot dat je iemand kent of zelf ooit in deze situatie op de spoedgevallendienst terecht bent gekomen. De eerste taak van de spoedarts bestaat eruit om een inschatting te maken van de ernst van het letsel. Dit zal hij doen aan de hand van een klinisch onderzoek. Bij duidelijke tekens van een breuk, zoals scheefstand, of een krakend geluid bij beweging, indien er geen steunname mogelijk is op de voet of indien bepaalde punten drukpijnlijk zijn, kan er overwogen worden om een foto (RX) van de enkel te laten nemen (Ottawa regel, Figuur 1). Een breuk treedt meestal op aan de beenderige uitsteeksels die de zijkant van de enkel vormen. Deze twee botuiteinden, die in de volksmond ook wel ‘binnenenkel’ en ‘buitenenkel’ worden genoemd, zijn het verlengde van het spaakbeen of “fibula” en het scheenbeen of “tibia”. Er is echter nog een derde bot dat tot de enkel behoort: het sprongbeen of de “talus”. De fibula en tibia grijpen als een vork rond de talus (Figuur 2). De talus vormt dus de verbinding tussen de voet en het onderbeen.
Dit artikel gaat over de zeldzame gevallen waarbij het grondig misgelopen is en er een breuklijn door het sprongbeen loopt.
DE TALUS IS DE ESSENTIËLE SCHAKEL TUSSEN VOET EN ONDERBEEN.
Doordat het sprongbeen of de talus de verbinding vormt tussen voet en onderbeen, kan een breuk van het sprongbeen catastrofale gevolgen hebben op de functie van de enkel. Indien een verplaatste breuk in deze regio niet via een chirurgische ingreep wordt hersteld, is de kans zeer klein dat men ooit nog terug kan lopen.
De talus is gelukkig een heel sterk bot. Het sprongbeen breekt meestal pas bij ernstige, hoogenergetische ongevallen zoals een auto-ongeval, een val van meer dan 3 meter hoogte of een sportongeval. Wanneer men een voetbreuk oploopt, gaat het maar in 3,4% om een breuk door de talus.
Figuur 1. Drukpunten volgens de Ottawa regel. Volgens de Ottawa regel zijn pijn bij druk op deze punten en het onvermogen om minstens vier stappen te zetten met steunname op de voet een argument voor de arts om bijkomend beeldvormend onderzoek aan te vragen. Op deze manier kan de arts een breuk uitsluiten.
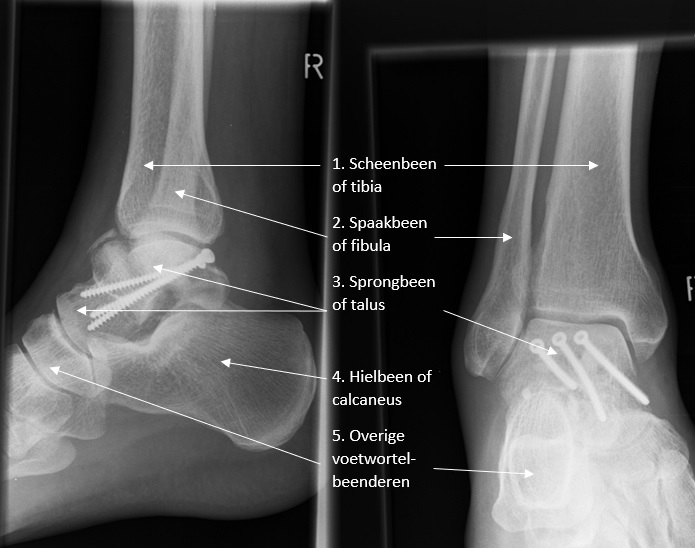
Figuur 2. RX beeld in zijaanzicht (links) en vooraanzicht (rechts) van een breuk aan de talus na chirurgisch herstel met drie schroeven.
DE OPERATIE
De talus heeft zeven gewrichtsvlakken waarmee het in verbinding staat met het onderbeen (tibia en fibula) en de voet (hielbeen of calcaneus en os naviculare). Wanneer door het ongeval de gewrichtsvlakken niet meer mooi aansluiten vormt dit een groot risico op het vroegtijdig optreden van gewrichtsslijtage. Op lange termijn leidt dit tot continue pijn en verstijving van de enkel. De traumachirurg zal zijn beslissing om te opereren in grote mate laten afhangen van dit risico op gewrichtsslijtage. Het is voor de chirurg een hele uitdaging en soms een onmogelijke taak om alle zeven gewrichtsvlakken perfect te herstellen. Een recent onderzoek heeft aangetoond dat gemiddeld negen jaar na de operatie 88% van de patiënten nog steeds pijn en 83% van de patiënten nog steeds moeite heeft tijdens dagelijkse activiteiten. 40% Van de slachtoffers slaagt er niet in om zijn werk en/of hobby’s te hervatten.
HOE KUNNEN WE DE UITKOMSTEN VAN EEN TALUSOPERATIE VERBETEREN ?
Vroeger werden talusbreuken zo snel mogelijk geopereerd. Men dacht zo de doorbloeding van de talus te verbeteren en afsterven van het bot te voorkomen. Uit verschillende onderzoeken blijkt nu dat de tijd tussen ongeval en operatie geen verband houdt met de kans op botsterfte. Sommige auteurs schrijven zelfs dat te snel opereren de kans op problemen bij de bloedvoorziening vergroot en bijgevolg kan leiden tot bijkomende schade . Als de huid en het onderhuidse weefsels echter enkele dagen de tijd krijgen om zich te herstellen, zal de enkel minder gezwollen zijn en wordt de operatie ook gemakkelijker. Daarnaast geeft dit de chirurg de gelegenheid om de breuklijn te bestuderen en de nodige beeldvormende onderzoeken te laten uitvoeren van de voet, om zo de ideale behandelingsmethode te bepalen. In spoedoperaties is hier vaak niet de tijd voor en worden belangrijke beslissingen soms pas tijdens de operatie zelf genomen. In afwachting op een definitieve fixatie van de verplaatste botdeeltjes met (plaat en) schroeven, zal er meestal een gips worden aangelegd op de spoedgevallendienst. Gezien het om een zeldzame en moeilijke breuk gaat, kan het aangewezen zijn om de patiënt vervolgens over te brengen naar het dichtstbijzijnde traumacentrum, waar de talusoperatie kan worden verricht door een ervaren chirurg.
Het is belangrijk in gedachten te houden dat verschillende patiënt-, chirurg- en traumagerelateerde factoren die niet in dit artikel besproken werden ertoe kunnen leiden dat het uiteindelijke beleid toch afwijkt van bovenstaande.
BESLUIT
We kunnen besluiten dat de lange termijn resultaten na operatie van een breuk in het sprongbeen of de talus van de enkel niet goed zijn: gemiddeld negen jaar na de operatie heeft 88% van de patiënten nog steeds pijn en heeft 83% van de patiënten nog steeds moeite tijdens dagelijkse activiteiten. Wetenschappelijk onderzoek brengt nieuwe inzichten waardoor de operatietechnieken geleidelijk aan kunnen worden verbeterd. Een recent voorbeeld is het inzicht dat het uitstellen van de operatie tot betere resultaten leidt op lange termijn, terwijl deze breuk vroeger urgent geopereerd werd.
REFERENTIES
- Adelaar RS. Fractures of the talus. Instr Course Lect. 1990;39:147-156.
- Buckwalter VJA, Westermann R, Mooers B, Karam M, Wolf B. Timing of surgical reduction and stabilization of talus fracture-dislocations. Am J Orthop. 2017;46(6):E408-E413.
- Comfort TH, Behrens F, Gaither DW, Denis F, Sigmond M. Long-term results of displaced talar neck fractures. Clin Orthop Relat Res. 1985;199:81-7.
- Crist BD, Ferguson T, Murtha YM, Lee MA. Surgical timing of treating injured extremities: an evolving concept of urgency. Instr Course Lect. 2013;62(16):17-28.
- Elgafy H, Ebraheim NA, Tile M, Stephen D, Kase J. Fractures of the talus: experience of two level 1 trauma centers. Foot Ankle Int. 2000;21(12):1023-1029.
- Frawley PA, Hart JA, Young DA. Treatment outcome of major fractures of the talus. Foot Ankle Int. 1995;16(6): 339-45.
- Halvorson JJ, Winter SB, Teasdall RD, Scott AT. Talar neck fractures: a systematic review of the literature. J Foot Ankle Surg. 2013;52(1):56-61.
- Jordan RK, Bafna KR, Liu J, Ebraheim NA. Complications of talar neck fractures by Hawkins classification: a systematic review. J Foot Ankle Surg. 2017;56(4):817-821.
- Juliano PJ, Dabbah M, Harris TG. Talar neck fractures. Foot Ankle Clin. 2004;9(4):723-736.
- Lindvall E, Haidukewych G, DiPasquale T, Herscovici D Jr, Sanders R. Open reduction and stable fixation of isolated, displaced talar neck and body fractures. J Bone Joint Surg Am. 2004;86(10):2229-2234.
- Metzger MJ, Levin JS, Clancy JT. Talar neck fractures and rates of avascular necrosis. J Foot Ankle Surg. 1999;38(2):154-162.
- Patel R, Van Bergeyk A, Pinney S. Are displaced talar neck fractures surgical emergencies? A survey of orthopaedic trauma experts. Foot Ankle Int. 2005;26(5):378-381.
- Schulze W, Richter J, Russe O, Ingelfinger P, Muhr G. Surgical treatment of talus fractures: a retrospective study of 80 cases followed for 1-15 years. Acta Orthop Scand. 2002;73(3):344-351.
- Vallier HA, Nork SE, Barei DP, Benirschke SK, Sangeorzan BJ. Talar neck fractures: results and outcomes. J Bone Joint Surg Am. 2004;86(8):1616-1624.
- Vallier HA, Reichard SG, Boyd AJ, Moore TA. A new look at the Hawkins classification for talar neck fractures. J Bone Joint Surg Am. 2014;96(3):192-197.
- Vints W, Matricali G, Geusens E, Nijs S, Hoektra H. Long-term outcome after operative management of talus fractures: what have we learned? Foot Ankle Int. 2018.
Bibliografie
REFERENCES
1. Kuner EH, Lindenmaier HL, Munst P. Talus fractures. In: Tscherne H, Schatzker J, editors. Major
Fractures of the Pilon, the Talus, and the Calcaneus: Current Concepts of Treatment. Berlin:
Springer. 1993; 71-85
2. Adelaar RS. Fractures of the talus. Instr Course Lect. 1990; 39:147–56.
3. Rammelt S, Zwipp H. Talar neck and body fractures. Injury. 2009 Feb; 40(2):120-35.
4. Higgins TF, Baumgaertner MR. Diagnosis and treatment of fractures of the talus: a
comprehensive review of the literature. Foot Ankle Int. 1999 Sep; 20(9):595-605.
5. Sen RK, Tripathy SK, Manoharan SR, Krishnan V, Tamuk T, Jagadeesh V. Long term surgical
treatment outcome of talar body fracture. Chin J Traumatol. 2011 Oct; 14(5):282-7.
6. Summers NJ, Murdoch MM. Fractures of the Talus: A Comprehensive Review. Clin Podiatr Med
Surg. 2012 Apr; 29(2):187-203.
7. Ohl X, Harisboure A, Hemery X, Dehoux E. Long-term follow-up after surgical treatment of talar
fractures: Twenty cases with an average follow-up of 7.5 years. Int Orthop. 2011 Jan;
35(1):93-9.
8. Fournier A, Barba N, Steiger V, Lourdais A, Frin JM, Williams T, et al. Total talar fracture - Longterm
results of internal fixation of talar fractures. A multicentric study of 114 cases. Orthop
Traumatol Surg Res. 2012 Jun; 98(4 SUPPL.):S48–55.
9. Lindvall E, Haidukewych G, DiPasquale T, Herscovici Jr. D, Sanders R. Open reduction and stable
fixation of isolated, displaced talar neck and body fractures. J Bone Joint Surg Am. 2004 Oct;
86-A(10):2229–34.
10. Grob D, Simpson LA, Weber BG, Bray T. Operative treatment of displaced talus fractures. Clin
Orthop Relat Res. 1985 Oct; (199):88–96.
11. Canale S, Kelly F. Fractures of the neck of the talus: Long term evaluation of seventy-one cases.
J Bone Joint Surg Am. 1978 Mar; 60(2):143–56.
12. Sneppen O, Christensen SB, Krogsoe O, Lorentzen J. Fracture of the body of the talus. Acta
Orthop Scand. 1977; 48(3):317–24.
13. Brinker MR, O’Connor DP. Nonunions: Evaluation and Treatment. In: Browner BD, Levine AM,
Jupiter JB, Trafton PG, editors. Skeletal Trauma: Basic Science, Management, and
Reconstruction. Philadelphia: WB Saunders. 2009; 615-708
14. Aaronson NK, Muller M, Cohen PDA, Essink-Bot ML, Fekkes M, Sanderman R, et al. Translation,
validation, and norming of the Dutch language version of the SF-36 Health Survey in
community and chronic disease populations. J Clin Epidemiol. 1998 Nov; 51(11):1055–68.
15. Kuyvenhoven MM, Gorter KJ, Zuithoff P, Budiman-Mak E, Conrad KJ, Post MW. The Foot
Function Index with verbal rating scales (FFI-5pt): A clinimetric evaluation and comparison with
the original FFI. J Rheumatol. 2002 May; 29(5):1023–8.
16. Ware JE, Snow K, Kosinski M, Gandek B. SF-36 Health Survey: Manual and Interpretation Guide.
Boston: The Health Institute, New England Medical center; 1993.
27
17. Taft C, Karlsson J, Sullivan M. Do SF-36 Summary Component Scores Accurately Summarize
Subscale Scores? Qual Life Res. 2001 Jun; 10(5):395–404.
18. SooHoo NF, Samimi DB, Vyas RM, Botzler T. Evaluation of the validity of the Foot Function
Index in measuring outcomes in patients with foot and ankle disorders. Foot ankle Int. 2006
Jan; 27(1):38–42.
19. van den Berg J, Monteban P, Roobroeck M, Smeets B, Nijs S, Hoekstra H. Functional outcome
and general health status after treatment of AO type 43 distal tibial fractures. Injury. 2016 Jul;
47(7):1519–24.
20. Dodd A, Lefaivre KA. Outcomes of Talar Neck Fractures: A Systematic Review and Metaanalysis.
J Orthop Trauma. 2015 May; 29(5):210–5.
21. Vallier HA, Nork SE, Barei DP, Benirschke SK, Sangeorzan BJ. Talar neck fractures: results and
outcomes. J Bone Joint Surg Am. 2004 Aug; 86–A(8):1616–24.
22. Saudan M, Peter R, Delmi M. Fractures du col de l’astragale. Rev Chir Orthop Reparatrice Appar
Mot. 2002 Apr; 88(2):168–76.
23. Elgafy H, Ebraheim NA, Tile M, Stephen D, Kase J. Fractures of the Talus: Experience of Two
Level 1 Trauma Centers. Foot Ankle Int. 2000 Dec; 21(12):1023–9.
24. Juliano PJ, Dabbah M, Harris TG. Talar neck fractures. Foot Ankle Clin. 2004 Dec; 9(4):723–36.
25. Frawley PA, Hart JA, Young DA. Treatment outcome of major fractures of the talus. Foot Ankle
Int. 1995 Jun; 16(6):339–45.
26. Crist BD, Ferguson T, Murtha YM, Lee MA. Surgical timing of treating injured extremities: an
evolving concept of urgency. Instr Course Lect. 2013; 62(16):17–28.
27. Metzger MJ, Levin JS, Clancy JT. Talar neck fractures and rates of avascular necrosis. J Foot
Ankle Surg. 1999 Mar-Apr; 38(2):154–62.
28. Vallier HA, Reichard SG, Boyd AJ, Moore TA. A New Look at the Hawkins Classification for Talar
Neck Fractures. J Bone Joint Surg Am. 2014 Feb; 96(3):192–7.
29. Halvorson JJ, Winter SB, Teasdall RD, Scott AT. Talar Neck Fractures: A Systematic Review of
the Literature. J Foot Ankle Surg. 2013 Jan-Feb; 52(1):56–61.
30. Jordan RK, Bafna KR, Liu J, Ebraheim NA. Complications of Talar Neck Fractures by Hawkins
Classification: A Systematic Review. J Foot Ankle Surg. 2017 Jul-Aug; 56(4):817–21.
31. Comfort TH, Behrens F, Gaither DW, Denis F, Sigmond M. Long-term results of displaced talar
neck fractures. Clin Orthop Relat Res. 1985 Oct; (199):81–7.
32. Patel R, Van Bergeyk A, Pinney S. Are displaced talar neck fractures surgical emergencies? A
survey of orthopaedic trauma experts. Foot Ankle Int. 2005 May; 26(5):378–81.
33. Schulze W, Richter J, Russe O, Ingelfinger P, Muhr G. Surgical treatment of talus fractures: a
retrospective study of 80 cases followed for 1-15 years. Acta Orthop Scand. 2002 Jun;
73(3):344–51.
34. Fleuriau Chateau PB, Brokaw DS, Jelen BA, Scheid DK, Weber TG. Plate fixation of talar neck
fractures: preliminary review of a new technique in twenty-three patients. J Orthop Trauma.
2002 Apr; 16(4):213–9.
28
35. Button G, Pinney S. A Meta-analysis of Outcome Rating Scales in Foot and Ankle Surgery: Is
There a Valid, Reliable, and Responsive System? Foot Ankle Int. 2004; 25(8):521–5.
36. SooHoo NF, Shuler M, Fleming LL. Evaluation of the validity of the AOFAS Clinical Rating
Systems by correlation to the SF-36. Foot ankle Int / Am Orthop Foot Ankle Soc [and] Swiss
Foot Ankle Soc. 2003; 24(1):50–5.
37. Domsic RT, Saltzman CL. Ankle osteoarthritis scale. Foot ankle Int. 1998 July; 19(7):466–71.
38. Ware JE, Gandek B, Kosinski M, Aaronson NK, Apolone G, Brazier J, et al. The equivalence of
SF-36 summary health scores estimated using standard and country-specific algorithms in 10
countries: results from the IQOLA Project. International Quality of Life Assessment. J Clin
Epidemiol. 1998 Nov; 51(11):1167–70.
39. SooHoo NF, Vyas R, Samimi D. Responsiveness of the foot function index, AOFAS clinical rating
systems, and SF-36 after foot and ankle surgery. Foot ankle Int. 2006 Nov; 27(11):930–4.
40. Ware JE, Gandek B. Overview of the SF-36 Health Survey and the International Quality of Life
Assessment (IQOLA) Project. J Clin Epidemiol. 1998; 51(11):903–12.