Zwangerschap na gastric bypass: Aandachtspunten voor vroedvrouwen
De obesitasproblematiek is één van de grootste gezondheidsuitdagingen van de 21ste eeuw (Gimenes, Nicoletti,Pinhel, Marchini, & Nonino, 2017). Gedurende de voorbije 60 jaar is de sector van bariatrische chirurgie enorm gegroeid in populariteit en is het de meest effectieve therapie voor ernstige obesitas geworden (KCE, 2019). Maar liefst 83% van de bariatrische operaties wordt uitgevoerd bij vrouwen in hun reproductieve fase (Akther, et al., 2019; Simmons & Edelman, 2014). Er kan dus verwacht worden dat vroedvrouwen meer en meer in contact gaan komen met zwangeren met een gastric bypass in de voorgeschiedenis.
Hoeveel weten vroedvrouwen over patiënten met een gastric bypass in de voorgeschiedenis? Uit onderzoek van Guedes, et al. (2015) is gebleken dat 50% van de niet-bariatrische zorgverleners wist dat RYGB-invloed heeft op de opname van orale medicatie. 68% van deze groep bleef dezelfde toedieningsvorm en dosis voorschrijven aan de patiënt.
Bariatrische ingreep
Waarom zo’n grote ingreep vóór de kinderwens voldaan is kan men zich afvragen. Obesitas tijdens de zwangerschap gaat gepaard met risico’s voor zowel moeder als kind (Akther, et al., 2019; Altieri & Pryor, 2018). Om zoveel mogelijk risico’s te vermijden wordt er aangeraden om vóór de zwangerschap gewicht te verliezen (Adams, et al., 2015). Om dit doel te bereiken, wordt er meer en meer gekozen voor een bariatrische ingreep. In België werden er in 2016 meer dan 13.000 operaties uitgevoerd, waarvan grotendeels een Roux-en-Y gastric bypass, met als doel gewicht te verliezen. De laatste 7 jaar nam dit soort ingrepen toe met 80% (KCE, 2019). Maar liefst 83% van de bariatrische operaties wordt uitgevoerd bij vrouwen in hun reproductieve fase (Akther, et al., 2019; Simmons & Edelman, 2014)
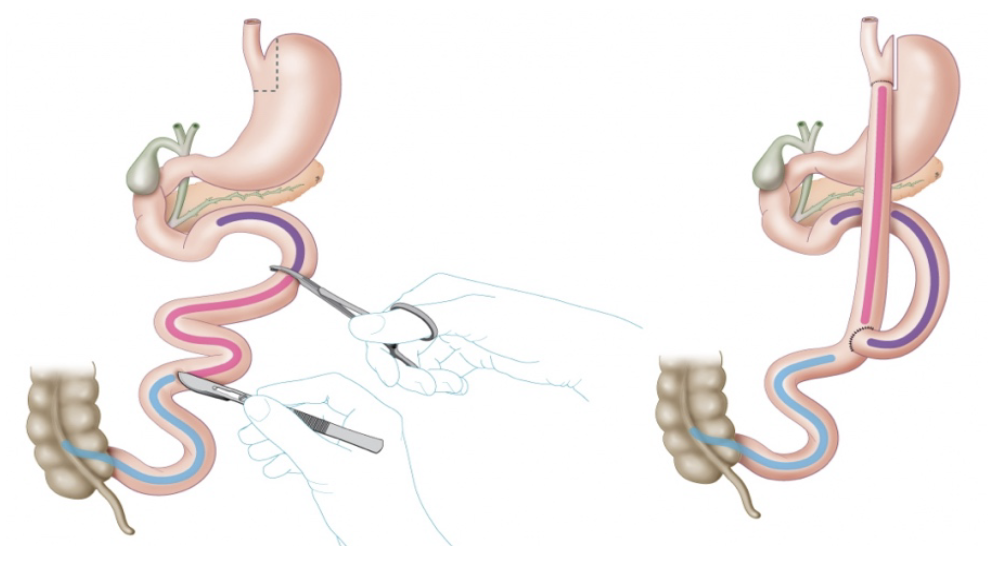
Figuur 1 gastric bypass: (UZ Leuven, 2016)
Multidisciplinair team
De opvolging van een zwangere met een gastric bypass dient georganiseerd te worden in een multidisciplinair team bestaande uit: een vroedvrouw, gynaecoloog, diëtist, huisarts, bariatrische arts, endocrinoloog, psycholoog/psychiater en bewegingsdeskundige/kinesist (Jans, 2016). Het doel van deze bachelorproef is het onderzoeken van de aandachtspunten en meest voorkomende complicaties voor en tijdens de zwangerschap bij een vrouw met een gastric bypass in de voorgeschiedenis en wat de taak van de vroedvrouw hierin is.
Preconceptioneel
Om complicaties tijdens de zwangerschap zoveel mogelijk te vermijden wordt aangeraden om tussen ingreep en zwangerschap een interval te laten van 1 tot 2 jaar. Dit aangezien in deze periode het grootste deel van het gewichtsverlies en postoperatieve complicaties plaatsvindt (Bland, et al., 2016; Altieri & Pryor, 2018). In deze periode wordt best een intra-uterien device gebruikt als anticonceptie zoals de hormoonspiraal, aangezien de orale anticonceptie geen zekerheid kan bieden bij deze populatie (Altieri & Pryor, 2018). Uit een onderzoek van Simmons & Edelman, (2014) blijkt dat obese vrouwen onder de 30 jaar 4 keer meer ongepland zwanger raken en ook 4 keer meer abortus ondergaan dan vrouwen met een normaal gewicht. Het bespreken van anticonceptie na een gastric bypass is een belangrijk onderdeel van de opvolging van een vrouw met een kinderwens, aangezien door het gewichtsverlies de fertiliteit en het libido verbetert (Simmons & Edelman, 2014; Altieri & Pryor, 2018). Dit is eveneens ook de taak van de vroedvrouw.
Prenataal
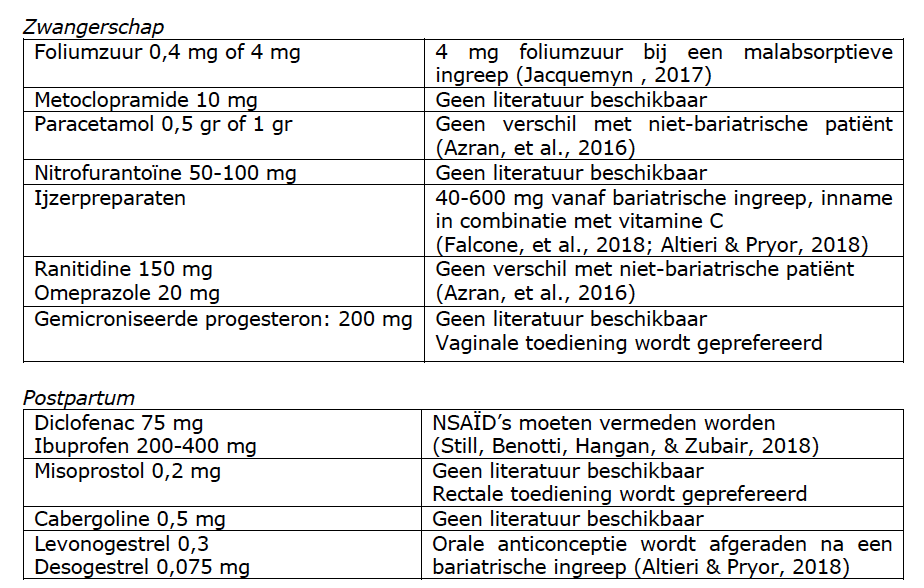
Éen van de belangrijkste wijzigingen is de opname van de orale glucosetolerantietest die veranderd is als gevolg van de gastric bypass, waardoor deze niet meer betrouwbaar is als diagnostische test voor zwangerschapsdiabetes. Continue glucose monitoring of capillaire glucose meting worden door verschillende studies als adequate alternatieven gezien waarbij gedurende een week de cliënte zelf de bloedwaarden meet (Benhalima, et al., 2018; Shawe, et al., 2019). Ook de absorptie van orale medicatie gewijzigd na een bariatrische ingreep. Zowel de dosis als toedieningsvorm van een medicament moet mogelijks gewijzigd worden om het therapeutisch effect te garanderen (Guedes, et al., 2015). Vroedvrouwen mogen medicatie voorschrijven, in onderstaande tabel worden mogelijke dosis- en toedienings-wijzigingen door een gastric bypass in de voorgeschiedenis opgenomen.
Daarnaast verhoogt gastric bypass de kans op nutritionele deficiënties aangezien de ingreep resulteert in restrictie en malabsorptie van voeding (Jans, et al., 2015). Een adequate voedingsstatus is tijdens de zwangerschap echter heel belangrijk aangezien tekorten van ijzer, foliumzuur, calcium, vitamine B12, D en A voor ongunstige maternale en foetale outcomes kunnen zorgen. Hier moet zowel preconceptioneel elke 3 maand, als elk trimester prenataal, aan de hand van een bloedname op gecontroleerd worden. Een persoonlijk vitaminesuppletieschema kan opgesteld worden in samenwerking met een diëtiste (Jacquemyn , 2017).
Ook de maternale gewichtstoename en de foetale groei moet tijdens de zwangerschap goed opgevolgd worden, dit aangezien de foetus een verhoogde kans heeft op “Small for Gestational Age” als gevolg van de gastric bypass (Akther, et al., 2019). Bij een normaal gewicht, overgewicht en obesitas, wordt respectievelijk een gewichtstoename van 11,5–16 kg, 7–11,5 kg en 5–9 kg verwacht (Rogozińska, et al., 2019). Verder wordt er postoperatief bij 41% van de patiënten met een gastric bypass een depressie waargenomen. Het psychosociale aspect is dus zeker een aandachtspunt dat niet vergeten mag worden, eventueel kan er doorverwezen worden naar een psycholoog (Shawe, et al., 2019).
Tot slot is er ook een verhoogde kans op complicaties als gevolg van de gastric bypass. De meest voorkomende complicatie (>3%) is een inwendige herniatie. Deze complicatie moet snel opgemerkt worden want dit kan maternale sterfte tot gevolg hebben (Altieri & Pryor, 2018). Ook ervaart 40 tot 70% van de patiënten na een gastric bypass symptomen van dumping. Dit ontstaat wanneer voedsel, met name suiker, te snel van de maag naar het duodenum verplaatst (Bland, et al., 2016; Shawe, et al., 2019).
Preconceptioneel en prenataal is het garanderen van een adequate opvolging, in samenwerking met een multidisciplinair team, met bewustzijn van de aandachtspunten en mogelijke complicaties als gevolg van de gastric bypass, de taak van de vroedvrouw. Om de opvolging van deze populatie zo adequaat mogelijk uit te voeren is nog verder onderzoek omtrent deze topic nodig, om zo een eenduidige richtlijn te kunnen opstellen. Er werd een infographic met de voornaamste aanbevelingen voor de vroedvrouwenpraktijk bij zwangerschap na gastric bypass opgesteld.
Bibliografie
ACOG. (2019). Women's Health Care Physicians. Retrieved from ACOG:https://www.acog.org/?IsMobileSet=false
Adams, T., Hammoud, A., Davidson, L., Laferrère, B., Fraser, A., Stanford, J., . . . Hunt, S. (2015, april). Maternal and neonatal outcomes for pregnancies before and after gastric bypass surgery. International Journal of obesity.
Akther, Z., Rankin, J., Ceulemans, D., Ngongalsh, L., Ackroyd, R., DeVlieger, R., Heslehurst, N. (2019, augustus). Pregnancy after bariatrich surgery and adverse perinatal outcomes: A systematic review and mata-analysis. PLOS medicine.
Altieri, M. S., & Pryor, A. D. (2018). Complications in bariatric surgery. Springer.
Andrade, H., Pedrosa, W., Diniz, M., & Passos, V. (2016). Adverse effects during the oral glucose tolerance test in post-bariatric surgery patients. Archives of Endocrinology and Metabolism.
Azran, C., Wolk, O., Zur, M., Fine-Shamir, N., Shaked, G., Czeiger, D., . . . Dahan, A. (2016). Oral drug therapy following bariatric surgery: an overview of fundamentals, literature and clinical recommendations. obesity reviews.
BCFI. (2020). Intra-uteriene devices. Retrieved from BCFI: https://www.bcfi.be/nl/chapters/7matches=Spiraaltje&frag=20776
BCFI. (2020). Mineralen en vitaminen. Retrieved from BCFI.be: https://www.bcfi.be/nl/chapters/15?frag=13540&view=pvt&vmp_group=16048
Benhalima, K., Minschart , C., Ceulemans, D., Bogaerts , A., Van Der Schueren, B., Mathieu, C., & Devlieger, R. (2018, Oktober). Screening and Management of Gestational Diabetes Mellitus after Bariatric Surgery. Nutrients.
Berlac, J. F., Skovlund, C. W., & Øjvind, L. (2014). Obstetrical and neonatal outcomes in women followinggastric bypass: a Danish national cohort study. Obstetricia et Gynecologica.
Bland, C., Quidley, A., Love, B., Yeager, C., McMichael, B., & Bookstaver, P. (2016). Longterm pharmacotherapy considerations in the bariatric surgery patiënt. American Society of Healt-System Pharmacists.
College Perinatale Zorg. (2018). Preconceptie Indicatie Lijst ‘Multidisciplinaire samenwerkingsafspraken’. Richtlijn .
Falcone, V., Stopp, T., Feichtinger, M., Kiss, H., Eppel, W., Husslein, P. W., . . . Göbl, C. S. (2018). Pregnancy after bariatric surgery: a narrative literature review and discussion of impact on pregnancy management and outcome. BMC pregnancy and childbirth.
Farmacokinetiek. (2020). Retrieved from Farmacotherapeutisch kompas:https://www.farmacotherapeutischkompas.nl/farmacologie/farmacokinetiek
Federale overheidsdienst volksgezondheid, veiligheid van de voedselketen en leefmilieu. (2016). Belgisch staatsblad. Wet.
Feichtinger, M., Stopp, T., Hofmann, S., Springer , S., Pils , S., Kautzky-Willer, A., S.Göbl, C. (2016). Altered glucose profiles and risk for hypoglycaemia during oral glucose tolerance testing in pregnancies after gastric bypass surgery. Diabetologia.
Gimenes, C. J., Nicoletti, F. C., Pinhel, A. M., Marchini, S. J., & Nonino, B. C. (2017). Pregnancy after Roux en Y Gastric Bypass: Nutritional and Biochemical aspect.
Guedes, B. L., Montanha, M., Teixeira, J., Diniz, A., Silva, S., Previdelli, I., . . . Kimura, E. (2015). Clinicians' prescribing practices for bariatric surgery patiënts: is there an issue? . Clinical Pharmacy and Therapeutics, 104-109.
Harreiter, J., Schindler, K., Bancher-Todesca, D., Göbl, C., Langer, F., Prager, G., Krebs, M. (2018). Management of pregnant women after bariatric surgery. Journal of obesity. Himpens, J. (2018). Stricture Following Gastric Bypass 11 and Vertical Sleeve
Gastrectomy. In D. Camacho, & N. Zundel, Complications in Bariatric Surgery.
Springer.
Jacquemyn , Y. (2017). Procedureboek Verloskunde.
Jacquemyn, Y. (2015). Ijzer in de zwangerschap: zin en onzin. Tijdschrift voor vroedvrouwen.
Jans. (2016). Zwangerschap en borstvoeding na obesitaschirurgie – aandachtspunten voor de vroedvrouwenpraktijk.
Jans, G., Matthys, C., Bogaerts, A., Lannoo, M., Verhaeghe, J., Van Der Schueren, B., & Devlieger, R. (2015, augustus). Maternal Micronutrient Deficiencies and Related Adverse Neonatal Outcome after Bariatric Surgery: A systematic Review. Advances in Nutrition , 420-429.
Jochems, & Joosten. (2014). Coëlho: zakwoordenboek der geneeskunde.
KCE. (2015). Welke onderzoeken zijn aanbevolen bij een zwangerschap? Richtlijn, Federaal Kenniscentrum voor de gezondheidszorg.
KCE. (2019, juni). Chirurgie tegen zwaarlijvigheid: werkt het en is het veilig, ook voor jongeren? Retrieved from KCE: https://kce.fgov.be/nl/chirurgie-tegenzwaarlijvigheid-werkt-het-en-is-h…
KCE. (2019). SYNTHESE OBESITAS CHIRURGIE: IS HET WERKZAAM, VEILIG EN KOSTENEFFECTIEF? Federaal kenniscentrum voor de gezondheidszorg.
KCE. (2020). Retrieved from https://kce.fgov.be/
Klop, C., Deden, L., Aarts, E., Janssen, I., Pijl, M., van den Ende, A., Berends, F. (2018). Diagnosing Internal Herniation After Roux-en-Y Gastric Bypass Surgery: Literature Overview, Cadaver Study and the Added Value of 3D CT Angiography. Obesity Surgery.
KNOV. (2016). Verloskundige indicatielijst. Richtlijn.
KNOV. (2020). Retrieved from https://www.knov.nl/
Kwong, W., Tomlinson, G., & Feig, D. (2018). Maternal and neonatal outcomes after bariatric surgery; a systematic review and meta-analysis: do the benefits outweigh the risks? Am J Obstet Gynecol.
Lutfi , R., Palermo, M., & Cadière, G.-B. (2018). Global bariatric surgery. Springer.
Medeiros, M., Matos, A., Pereira, S., Saboya, C., & Ramaldo, A. (2016). Vitamine D and its relation with ionic calcium, parathyroid hormone, maternal and neonatal characteristics in pregnany after roux-en-y gastric bypass. Maternal-fetal medicine.
Novodvorsky, P., Walkinshaw, E., Rahman, W., Gordon, V., Towse, K., Mitchell, S., Munir, A. (2017). Experience with Freestyle Libre Flash glucose monitoring system in management of refractory dumping syndroom in pregnancy shortly after bariatric surgery. Endocrinology, diabetes & metabolism.
Onafhankelijke ziekenfondsen. (2016). Bariatrische chirurgie in België: Beschrijvende analyse van de prevalentie en de kosten in 2016. Analyse.
Petersen, L., Lauenborg, J., Svare, J., & Nilas, L. (2016). The Impact of Upper Abdominal Pain During Pregnancy Following a Gastric Bypass. Obesity Surgery.
Rogozińska, E., Zamora, J., Marlin, N., Betrán, A., Astrup, A., Bogaerts, A., Thangaratinam, S. (2019). Gestational weight gain outside the Institute of Medicine recommendations and adverse pregnancy outcomes: analysis using individual participant data from randomised trials. Pregnancy and Childbirth.
Shawe, J., Ceulemans, D., Akhter, Z., Neff, K., Hart, K., Heslehurst, N., Devlieger, R. (2019). Pregnancy after bariatric surgery: Consensus recommendations for periconception, antenatal and postnatal care. bariatric surgery/pregnancy.
Simmons, K., & Edelman, A. (2014). Contraception in the setting of obesity and bariatric surgery. Springer Science.
Stein, J., Stier, C., Raab, H., & Weiner, R. (2014). Review article: the nutritional and pharmacological consequences of obesity surgery. Alimentary Pharmacology and Therapeutics, 582-609.
Still, C. D., Benotti, P., Hangan, D., & Zubair, F. (2018). Metabolic Complications, Nutritional 2 Deficiencies, and Medication Management Following Metabolic Surgery. In Complications in Bariatric Surgery. Springer.
UZ Leuven. (2018). Gastric bypass. Retrieved from UZ Leuven: https://www.uzleuven.be/gastric-bypass
Van Son, M. (2019). Factsheet Zwangerschap na bariatrische chirurgie. Factsheet, KNOV.
Vannevel, V., Jans, G., Bialecka, M., Lannoo, M., Devlieger, R., & Van Mieghem, T. (2016). Internal Herniation in Pregnancy After Gastric Bypass. Obstretics and Gynecology.
WHO. (2017). NUTRITIONAL ANAEMIAS: TOOLS FOR EFFECTIVE PREVENTION AND CONTROL.
World Health Organization . (2020). Who are we. Retrieved from www.who.int: https://www.who.int/about/who-we-are
World Health Organization. (2016). Prevalence of obesity among adults, BMI >= 30 (crude estimate) (%). Retrieved from WHO.int: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/prev…-(crude-estimate)-(-)
World Health Organization. (2020). Obesity. Retrieved from World health Organization: https://www.who.int/topics/obesity/en/
Yi, X., Li, Q., Zhang, J., & Wang , Z. (2015). A meta-analysis of maternal and fetal outcomes of pregnancy after bariatric surgery.









