Het begin van een goed einde.
- RubenVan Rooy
Inleiding
België is op veel vlakken een vooruitstrevend land. ook wanneer het aankomt op levenseinde zorg, Althans dat zou je verwachten gezien de vele wetgevingen, voorzieningen en initiatieven die dit gegeven behartigen. Als we echter kijken naar het praktijkveld blijkt het nog steeds een groot taboe te zijn en de vele mogelijkheden die er zijn, zijn vaak onvoldoende gekend door hulpverleners. Zorgverleners geven vaak ook zelf aan dat ze over te weinig kennis en communicatieve vaardigheden beschikken, wanneer het gaat over levenseinde zorg. Dit heb ikzelf ook persoonlijk ervaren tijdens mijn eerste stage in een palliatieve zorg-setting
Problemen
Wanneer er een persoon te overlijden komt in België is de kans dus zeer bestaande dat hierbij een of meerdere zorgverleners betrokken worden. Er gebeuren veel inspanningen om deze zorgverleners adequaat op te leiden om zo een overlijden in ‘goede’ banen te leiden. Toch zijn er verontrustende signalen van mensen uit het werkveld die aangeven, niet adequaat genoeg voorbereid te zijn om een stervende patiënt en/of zijn familie bij te staan. Dit kan volgens de uitgevoerde literatuurstudie grotendeels verklaard worden door een tekortkoming in de opleiding van toekomstige zorgverleners, zo wordt er is bachelor opleiding verpleegkunde te weinig tijd besteed aan het gegeven van palliatieve zorgverlening en heerst er ook een groot tekort aan oefenmomenten voor het aanscherpen van communicatieve vaardigheden. Het is niet enkel de communicatie van zorgverlener naar patiënt die beter kan, maar ook de communicatie tussen zorgverleners onderling waar aan gesleuteld moet worden. Of door het tijdsgebrek waar veel verpleegkundigen mee kampen tijdens het uitvoeren van hun beroep, zo kan er niet altijd de nodige tijd vrijgemaakt worden om patiënten en of familieleden bij te staan in alle aspecten van zorgverlening.
Studenten lopen maar in beperkte mate ervaring op aangaande dit topic gedurende het stage verloop, daarom is het essentieel dat hun opleiding hier extra aandacht aan besteed
Oplossing(en)
Voor dergelijke bovenstaande problemen is het onmogelijk om een allesomvattende oplossing te voorzien. Wat ik geprobeerd heb in mijn werk is om een antwoord te bieden op het kennistekort en het tekort aan communicatieve vaardigheden waar verpleegkundigen en ikzelf tot voor kort ook mee te maken had.
Ik heb mijn project vorm gegeven door het onderwijsaanbod aangaande dit onderwerp in kaart te brengen, te zoeken naar wetenschappelijke evidentie en overleg te plegen met verschillende experten in het werkveld.
Adequate communicatie is noodzakelijk voor goede levenseinde zorg, daarom is er nood aan een soort simulatietraining die zich enerzijds toespitst op kennisverbreding en anderzijds op het ontwikkeling van communicatieve vaardigheden. Deze zal zowel zorgverleners als zorgvragers ten goede komen zodat toekomstige verpleegkundigen zich zelf zekerder voelen wanneer ze hierover spreken en dergelijke vragen niet uit de weg zullen gaan. Simulatietraining kan omschreven worden als “Een gebeurtenis of situatie die zo veel mogelijk gelijkend is met het klinische praktijkveld” en dus studenten de mogelijkheid bied om in een veilige omgeving, realiteitsgetrouwe scenario’s te oefenen. Vaak aangehaalde voordelen van deze methodiek zijn ‘het leren transfereren van vaardigheden’ en ‘ontwikkelen van meer zelfvertrouwen’ bij de participanten, op voorwaarde dat de participant in een veilige, gestructureerde en ondersteunende omgeving kan leren (Berragan, 2012) (Wittenberg, Goldsmith, Buller, Regan, & Ferrel, 2019), (Chan, et al., 2019). Al deze bevindingen komen samen tot een geheel in de ‘flowchart simulatietraining’. Ervarinsgericht leren gaat doorgaans gepaard met een hoge tevredenheidsgraad van de studenten wat het leerproces zal bevorderen.
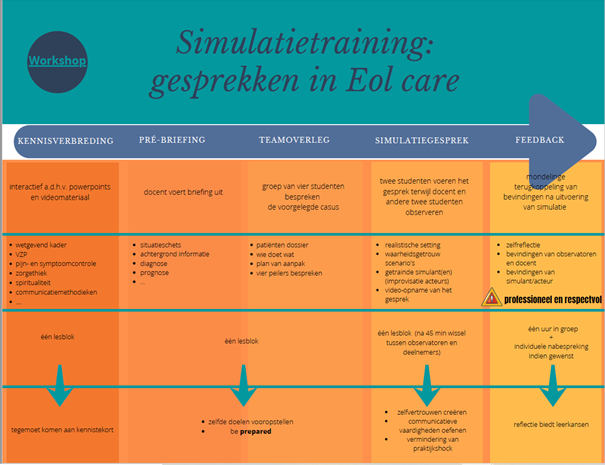
De flowchart bestaat uit vijf stappen. Kennisverbreding: waar alle mogelijkheden in België omtrent het levenseinde opgehelderd worden. Pre-briefing en teamoverleg: interne communicatie tussen zorgverleners gestimuleerd word. Simulatiegesprek: waar de student samen met een collega in gesprek treedt met een simulant die om zijn beurt een waarheidsgetrouw scenario simuleert. En tot slot Feedback: waar leerkansen en groeimogelijkheden worden aangehaald door docent en medestudenten.
Conclusie
Studenten verpleegkunde maar ook verpleegkundigen in het werkveld ervaren heel wat moeilijkheden wanneer het aankomt op zorgverlening bij het levenseinde. Dit is te wijten aan meerdere oorzaken die logischerwijze ook meerdere oplossingen op verschillende vlakken vragen. Doorgedreven simulatietraining in EoL care kan een oplossing bieden voor het kennistekort en de communicatieve vaardigheden en kan het zelfvertrouwen van de zorgverlener bevorderen.
Het implementeren van dergelijke innovatieve onderwijsmethoden is een goede voorbereiding op de uiteindelijke confrontatie met het levenseinde, iets waarmee veel verpleegkundigen vroeg of laat te maken mee zullen krijgen. Het leid ook tot een meer tijdige, grondige bespreking van VZP (voorafgaande zorgplanning) in het zorgtraject van iedere patiënt en dat zorgt er voor dat er minder stress en schuldgevoelens achterblijven bij alle betrokken partijen.
Bibliografie
Agentschap Zorg en Gezondheid. (2021, april 25). Plaats van overlijden (2017). Opgehaald van www.zorg-en-gezondheid.be: https://www.zorg-en-gezondheid.be/plaats-van-overlijden-2017
Allen, M. L. (2018). Examining Nursing Students’ Stress in an end-of-Life simulation. Clinical Simulation in Nursing, 21-28.
Beernaert, K., Haverbeke, C., Van Belle, s., Deliens, L., & Cohen , J. (2018). Information needs about palliative care and euthanasia: A survey of patients in different phases of their cancer trajectory. Patient education and counseling, 132-138.
Belgische Federale Overheidsdiensten. (2021, februari 8). Sterfte. Opgehaald van www.tatbel.fgov.be: https://statbel.fgov.be/nl/themas/bevolking/sterfte-en-levensverwachtin…
Bellens, M., Debien, E., Claessens, F., Gastmans, C., & Dierckx de Casterlé, B. (2019). “It is still intense and not unambiguous.” Nurses' experiences in the euthanasia care process 15 years after legalisation. journal of Clinical Nursing, 492-502.
Berragan, L. (2012). Simulation: an effective pedagogical approach for nursing? Nurse education today, 660-663.
Brashers, V., Erickson, J. M., Blachall, L., Owen, J. A., Thomas, S. M., & Conaway, M. R. (2016). Measuring the impact of clinically relevant interprofessional education on undergraduate medical and nursing student competencies: A longitudinal mixed methods approach. Journal of Interprofessional Care, 448-457.
Broeckaert, B., Mullie, A., Gielen, J., Desmet, M., Declerck, D., Vanden Berghe, P., & FPZV. (2012, juni 30). Palliatieve sedatie. Opgehaald van www.pallialine.be/: http://www.pallialine.be/template.asp?f=rl_palliatieve_sedatie.htm
Brooks, L., & Elizabeth, M. (2017). Barriers, enablers and challenges to initiating end-of-life care in an Australian intensive care unit context. Australian Critical Care, 161-166.
Chan, C. W., Chow, M. C., Chan, S., Sanson-Fisher, R., Waller, A., Lai, T. T., & Kwan, C. W. (2019). Nurses’ perceptions of and barriers to the optimal end-of-life care in hospitals: A cross-sectional study. Journal of Clinical Nursing, 1209-1218.
Cohen, J., Van Wesemael, Y., Smets, T., Bilsen, J., Onwuteaka-Philipsen, B., Distelmans, W., & Deliens, L. (2014). Nationwide survey to evaluate the decision-making process in euthanasia requests in Belgium: do specifically
39
trained 2nd physicians improve quality of consultation? BMC Health Services Research, 307.
De Laat, M., De Coninck, C., Derycke, N., Huysmans, G., & Coupez, V. (2018, oktober). Richtlijn Uitvoering Euthanasie. Opgehaald van www.pallialine.be: http://www.pallialine.be/template.asp?f=rl_euthanasie.htm
De Vleminck, A., Pardon, K., Houttekier, D., Van den Block, L., Vander Stichele, R., & Deliens, L. (2015). The prevalence in the general population of advance directives on euthanasia and discussion of end-of-life wishes: a nationwide survey. BMC Palliative Care.
Demedts, D., Roalands, M., Libbrecht, J., & Bilsen, J. (2018). The attitudes, role & knowledge of mental health nurses towards euthanasia because of unbearable mental suffering in Belgium: A pilot study. Journal of psychiatric and mental health nursing, 400-410.
Dowling, T., Kennedy, S., & Foran, S. (2020). Implementing advance directives—An international literature review of important considerations for nurses. Journal of nursing management, 1177-1190.
Doyle, D., Woodruff, R., & Distelmans, W. (2011). Handboek voor palliatieve zorg. Antwerpen: Houtekiet.
Evans, N., Van den Block, L., Bertollisi, S., Zurriaga, O., & Onwuteaka-Philipsen, B. (2014). End-of-Life Communication: A Retrospective Survey of Representative General Practitioner Networks in Four Countries. Journal of Pain and Symptom Management, 604-619.
Federale Controle- en Evaluatiecommissie Euthanasie. (2020, oktober 22). Cijfers voor de jaren 2018-2019 – 9de verslag aan de wetgevende Kamers. Opgehaald van www.health.belgium.be/nl: https://overlegorganen.gezondheid.belgie.be/nl/documenten/euthanasie-ci…
Federatie Palliatieve Zorg Vlaanderen VZW. (2021, maart 22). HOME. Opgehaald van www.palliatief.be: http://www.palliatief.be/template.asp?f=index.htm
Federatie Palliatieve Zorg Vlaanderen VZW. (2021, maart 22). wat is een netwerk palliatieve zorg. Opgehaald van www.palliatief.be: http://www.palliatief.be/template.asp?f=netwerken.htm
Federatie Palliatieve Zorg Vlaanderen VZW. (2021, januari 5). wilsverklaring. Opgehaald van www.palliatief.be: http://www.palliatief.be/template.asp?f=wilsverklaring.htm
Fey, M. K., & Jenkins, L. S. (2015). Debriefing Practices in Nursing Education Programs: Results from a National Study. Nursing Education Perspectives, 361-366.
40
Giezendanner, S., Jung, C., Banderet, H.-R., Otte, I., Gudat, H., Haller, D., . . . Bally, K. (2017). General Practitioners' Attitudes towards essential competenties in end-of-life-care: a cross-sectional survey. PLoS ONE, doi:10.1371.
Gillan, P. C., Jeong, S., & Van der Riet, P. J. (2014). End of life care simulation: a review of literature. Nurse Education Today, 766-774.
Gillan, P. C., Parmenter, G., van der Riet, P. J., & Jeong, S. (2013). The experience of end of life care simulation at a rural Australian University. Nurse Education Today, 1435-1439.
Goethe-Institut. (2021, april 25). EUTHANASIE. Opgehaald van www.goethe.de: https://www.goethe.de/ins/be/nl/kul/mag/20938385.html
Gómez-Virseda, C., de Maeseneer, Y., & Gastmans, C. (2020). Relational autonomy in end-of-life care ethics: a contextualized approach to reallife complexities. BMC Medical Ethics.
Hennessy, N., Neenan, K., Brady, V., Sullivan, M., Eustace-Cooke, J., & Timmins, F. (2019). End of life in acute hospital setting—A systematic review of families’ experience of spiritual care. journal of clinical nursing, 1041-1052.
Hussin, E., Wong, L., Chong, M., & Subramanian, P. (2017). Nurses’ perceptions of barriers and facilitators and their associations with the quality of end-of-life care. Journal of Clinical Nursing, 688-701.
Informatie Vlaanderen. (2021, maart 6). Overlijden, Orgaandonatie na overlijden. Opgehaald van www.Vlaanderen.be: https://www.vlaanderen.be/orgaandonatie-na-overlijden
Kopka, J. A., Aschenbrenner, A. P., & Reynolds, M. B. (2016). Helping Students Process a Simulated Death Experience: Integration of an NLN ACE.S Evolving Case Study and the ELNEC Curriculum. National League for Nursing, 180-182.
LEIF. (2020, december 30). voorafgaande zorgplanning. Opgehaald van www.LEIF.be: https://leif.be/voorafgaande-zorgplanning/voorafgaande-zorgplanning/
LEIF. (2021, februari 9). opleiding professionele zorgverleners. Opgehaald van www.LEIF.be: https://leif.be/opleidingen/professioneel/professionele-zorgverleners/
LEIF. (2021, januari 9). voorafgaandezorgplanning/LEIFplan. Opgehaald van www.LEIF.be: https://leif.be/voorafgaande-zorgplanning/leifplan/
Liaw, S. P.-C. (2015). Using simulation learning through academic-practice partnership to promote transition to clinical practice: a qualitative evaluation. Journal of Advanced Nursing, 1044-1054.
41
Ministerie van Justitie. (2002, augustus 22). Wet betreffende de rechten van de patiënt 22 augustus 2002. Opgehaald van www.health.belgium.be/nl: https://www.health.belgium.be/nl/gezondheid/zorg-voor-jezelf/patientent…
Ministerie van Justitie. (2014, Februari 28). Wet tot wijziging van de wet van 28 mei 2002 betreffende euthanasie, teneinde euthanasie voor minderjarigen mogelijk te maken. Opgehaald van https://www.health.belgium.be/: https://www.health.belgium.be/sites/default/files/uploads/fields/fpshea…
Ministerie van Justitie. (2020, december 10). Wet betreffende de euthanasie 28 mei 2002. Opgehaald van www.health.belgium.be: https://www.health.belgium.be/nl/gezondheid/zorg-voor-jezelf/levensbegi…
Ministerie van Sociale Zaken, Volksgezondheid en Leefmilieu. (2002). Wet betreffende de palliatieve zorg. Belgisch Staatsblad, 49160.
Nys, H., & Hansen, B. (2015). Wegwijs in het web van wilsverklaringen 2.0. ethische perspectieven, 127-135. Opgehaald van www.wilsverklaring.be.
Pesut, B., Storch, J., Burgess, M., Tishelman, C., Chambaere, K., & Janke, R. (2020). Nursing and euthanasia: A narrative review of the nursing ethics literature. Nursing Ethics, 152-167.
Pfitzinger Lippe, M., & Becker, H. (2015). Improving Attitudes and Perceived Competence in Caring for Dying Patients: An End-of-Life Simulation. Nursing Education Perspectives, 372-378.
Rainer, J., Kraenzle Scheinder, J., & Lorenz, R. A. (2018). Ethical dilemmas in nursing: An integrative review. Journal of Clinical Nursing, 3446-3460.
Randall, D., Garbutt, D., & Barnard, M. (2018). Using simulation as a learning experience in clinical teams to learn about palliative and end-of-life care: A literature review. DEATH STUDIES, 172-183.
Rattani, S. A., Kurji, Z., Khowaja, A. A., Dias, J. M., & Alisher, A. N. (2020). Effectiveness of High-Fidelity Simulation in Nursing Education for End-of-Life Care: A Quasi-experimental Design. Indian Journal of Palliative Care, 312-318.
Rijksoverheid. (z.d.). levenseinde en euthanasie . Opgehaald van www.rijksoverheid.nl: https://www.rijksoverheid.nl/onderwerpen/levenseinde-en-euthanasie/euth….
Spoljar, D., Curkovic, M., Gastmans, C., Gordijn, B., Vrkic, D., Jozepovic, A., . . . Borovecki, A. (2020). Ethical content of expert recommendations for end-
42
of-life decision-making in intensive care units: A systematic review. Journal of Critical Care, 10-19.
Tamaki, T., Inumaru, A., Yokoi, Y., Fujii, M., Tomita, M., Inoue, Y., . . . Tsujikawa, M. (2019). The effectiveness of end-of-life care simulation in undergraduate nursing education: A randomized controlled trial. Nurse Education Today, 1-7.
Thomas More. (2021, mei 15). Bachelor in de Verpleegkunde. Opgehaald van www.onderwijsaanbodkempen.thomasmore.be: http://onderwijsaanbodkempen.thomasmore.be/2020/opleidingen/n/CQ_536367…
Thomas More. (2021, maart 22). Verpleegkunde. Opgehaald van www.thomasmore.be: https://www.thomasmore.be/en/node/110
Van den Broeck, K., Schmitz, O., Aujoulat, I., Mistiaen, P., Friedel, M., Genet, M., . . . Wens , J. (2017). KCE REPORT 296: APPROPRIATE CARE AT THE END OF LIFE. Federaal Kenniscentrum voor de Gezondheidszorg (KCE),: Brussel: HEALTH SERVICES RESEARCH.
Van Mechelen, W., Piers, R., Van Den Eynde, J., De Lepeleire, J., Ceyssens, T., Janssens, L., . . . Vanden Berghe, P. (2015, november 26). Vroegtijdige Zorgplanning. Opgehaald van www.pallialine.be: http://www.pallialine.be/template.asp?f=rl_vroegtijdige_zorgplanning.htm
Van Wesemael, Y. (2016, mei). voorafgaande zorgplanning. Opgehaald van www.leif.be: https://leif.be/data/press-articles/Wegwijs_Professioneel_-_volledig.pdf
Vanderveken, L., Schoenmakers, B., & de Lepeleire, J. (2019). A better understanding of the concept “a good death”: How do patients, close relatives and healthcare providers define a good death and which affecting factors are important? American Journal Of Geriatric Psychiatry, 463 - 471.
VRT nieuws. (2021, april 25). dossier euthanasie. Opgehaald van www.vrt.be: https://www.vrt.be/vrtnws/nl/2021/03/18/euthanasie-nu-ook-in-spanje-wet…
Walczak, A., Butow, P. N., Bu, S., & Clayton, J. M. (2016). A systematic review of evidence for end-of-life communication interventions: Who do they target, how are they structured and do they work? Patient Education and Counseling, 3-16.
Weil, A., Weldon, S., Kronfili, M., Watkins, B., Kneebone, R., Bello, F., & Cox, S. (2018). A new approach to multi-professional end of life care training using a sequential simulation (SqS Simulation™) design: A mixed methods study. Nurse Education Today, 26-33.
43
Wittenberg, E., Goldsmith, J., Buller, H., Regan, S. L., & Ferrel, B. (2019). Communication training, Needs among oncology nurses across the cancer continuum. CLINICAL JOURNAL OF ONCOLOGY NURSING, 82-90.









