De navelstreng: een levenslijn bij reanimatie van pasgeboren baby’s
De navelstreng: een levenslijn bij reanimatie van pasgeboren baby’s
Eeuwenlang gebeurde het afklemmen van de navelstreng na de geboorte pas wanneer er geen hartslag meer in te voelen was. In de jaren 1950 uitten artsen hun bezorgdheid over de verdoving die werd gebruikt voor de moeder en die via de placenta naar de baby overging. Dat zorgde ervoor dat de navelstreng zo snel mogelijk na de geboorte werd doorgeknipt. Maar enkele jaren later bleek uit een studie dat het meteen doorknippen voor een duidelijke daling van de hartslag van de baby zorgde. Alleen was de praktijk ondertussen zo ingeburgerd dat ze tot op de dag van vandaag grotendeels niet meer veranderde: de navelstreng wordt meestal (te) snel doorgeknipt.
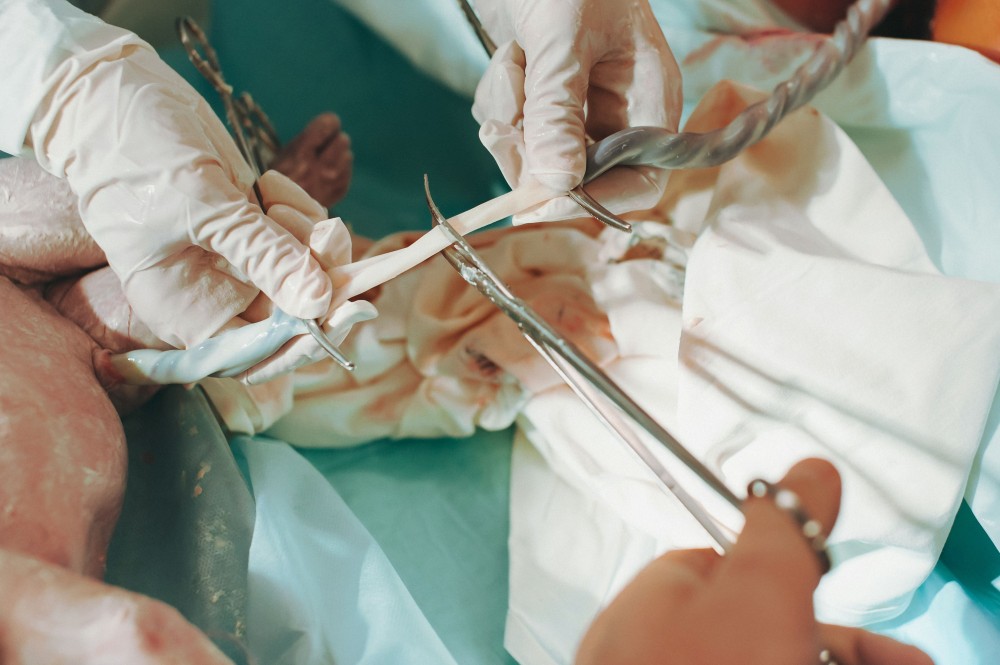
Effect van intacte navelstreng tijdens reanimatie
Dat langer wachten om de navelstreng door te knippen beter is voor de baby is al langer bekend. Het is ook bewezen door vele onderzoeken en de praktijk wordt in de meeste ziekenhuizen in meer of mindere mate toegepast.
Maar wat als de baby bij de geboorte in zuurstofnood komt en moet worden gereanimeerd? Dan wordt hij – in het ziekenhuis – na de geboorte snel naar een speciaal daarvoor voorziene plek gebracht om hem te beademen en eventueel de reanimatie te starten. Die plek bevindt zich meestal aan de andere kant van de bevallingskamer of zelfs in een aparte ruimte ernaast, waardoor de navelstreng natuurlijk meteen moet worden doorgeknipt.
Maar zou het voor die baby’s ook niet voordeliger zijn om de navelstreng intact te laten? Deze bachelorproef onderzocht, door middel van een literatuurstudie van 10 recente studies, de korte- en langetermijneffecten op de baby’s van het intact laten van de navelstreng tijdens een stabilisatie of reanimatie. En wat blijkt? Eigenlijk hadden ze het vóór 1950 bij het rechte eind door de navelstreng pas af te klemmen wanneer er geen hartslag meer in te voelen was.
Alleen maar voordelen voor baby
Doordat de navelstreng intact blijft, blijft er zuurstofrijk bloed naar de baby gaan. Door dat hogere bloedvolume is er bijna altijd een hogere bloeddruk, wat ervoor zorgt dat het bloed beter naar de belangrijkste organen, zoals het hart, de longen en de hersenen, gaat.
Wanneer de navelstreng niet meteen wordt afgeklemd, wacht zorgpersoneel ook langer vooraleer het ingrijpende handelingen stelt en zien we dat er minder nood is om effectief te starten met beademingen. Er is ook een betere overlevingskans en een kleinere kans op een slechte neurologische ontwikkeling op tweejarige leeftijd.
De onderzoeken bewezen ook dat zo’n reanimatie veilig kan gebeuren en dat er geen negatieve effecten zijn voor de baby. Er werd geen verschil vastgesteld in lichaamstemperatuur, hartritme en pH (zuurtegraad) van het bloed. En een van de meest gevreesde nadelen bij het langer intact laten van de navelstreng, namelijk een grotere kans op geelzucht bij de baby, blijkt onterecht. Die hogere kans is er weliswaar, maar enkel voor de milde vorm en niet voor de ernstige variant, waarbij baby’s hersenschade kunnen oplopen.
Ook de ouders die zo’n reanimatie natuurlijk van dichterbij dan gewoonlijk meemaken, zijn meestal zeer tevreden over die manier van werken. Al is het meestal een traumatische ervaring, toch hebben ze het gevoel iets kunnen doen voor hun baby. Ze kunnen ertegen praten, het aanraken en de moeder kan via de navelstreng haar kindje mee ondersteunen. Psychologisch is dat van groot belang en het is een grote meerwaarde voor de ouders.
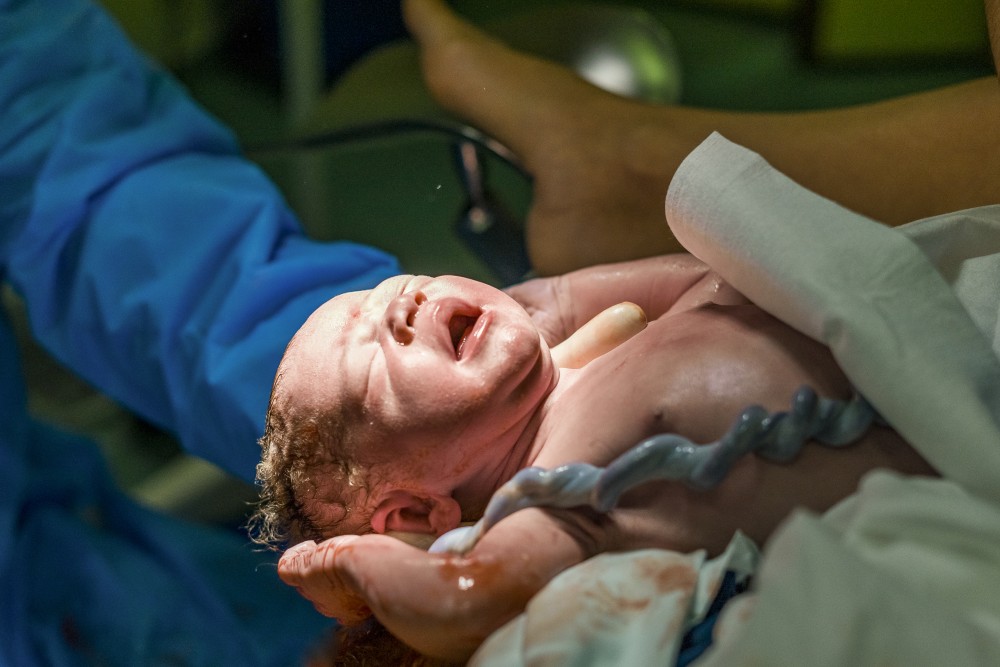
Hoe pakken we het aan?
We kunnen stellen dat het langer intact laten van de navelstreng veilig is en bijna alleen maar voordelen heeft voor de baby. Het zorgt ervoor dat de baby rustiger kan overgaan van zijn veilige cocon in de buik van mama naar het leven erbuiten, zeker wanneer die baby extra hulp nodig heeft na de geboorte.
Maar hoe kunnen we er nu voor zorgen dat die navelstreng niet meteen moet worden doorgeknipt om de baby naar de reanimatietafel te brengen? Wel, er zijn makkelijke en goedkope oplossingen of duurdere, omslachtigere manieren. Tot die laatste behoort de mobiele reanimatietafel. Dat is een rollende tafel waaraan al het reanimatiemateriaal hangt en die tot over de buik van de moeder kan worden geschoven. De baby wordt op de tafel gelegd terwijl hij nog verbonden is met de moeder via de navelstreng. Op die manier kan de navelstreng intact blijven tijdens de eerste levensreddende handelingen en wordt de hij pas doorgeknipt wanneer de baby er zelf klaar voor is.
Omdat die tafels slechts enkele jaren geleden zijn ontwikkeld en dus nog niet zo lang in gebruik zijn, worden ze voorlopig enkel gebruikt bij premature baby’s of bij kindjes die een aangeboren afwijking hebben bij wie onmiddellijke intubatie nodig is. Ook borstcompressies worden op dit moment nog niet toegepast op die tafels.
De makkelijke manier
Een reanimatieballon bij à terme baby’s (geboren tussen 37 en 42 weken) is een iets makkelijker te implementeren manier. De baby kan dan naast de moeder worden gelegd (op het bed, op een matje op de grond …) en de ballon kan daar worden gebruikt. Dat is de techniek die vroedvrouwen standaard gebruiken wanneer ze zelfstandig bevallingen begeleiden in geboortehuizen of ziekenhuizen en bij thuisbevallingen.
Maar bij ‘gewone standaard ziekenhuisbevallingen’ ligt de vrouw vaak met de benen in de beensteunen en is het onderste deel van het bed weggehaald, zodat de gynaecoloog daar kan zitten. Er is dan dus geen plaats meer om de baby op het bed te leggen. Al is dat natuurlijk makkelijk op te lossen door het bed heel te laten en de beensteunen enkel te gebruiken indien echt nodig.
Een werk van lange adem
Het is vanzelfsprekend heel belangrijk dat alle zorgverleners die te maken hebben met geboortes zich hierrond bijscholen, simulaties volgen en op de hoogte blijven van de laatste wetenschappelijke inzichten, zodat ze optimale zorg kunnen verlenen. Maar veranderingen in de gezondheidszorg vragen veel tijd en het zal waarschijnlijk nog jaren duren vooraleer het langer intact laten van de navelstreng bij een stabilisatie of reanimatie de standaardpraktijk wordt. Deze bachelorproef is daarbij hopelijk een stap in de goede richting.
Bibliografie
Agentschap Zorg en Gezondheid (2023). Begrippenkader foeto-infantiele sterfte. Geraadpleegd op 1 feb 2023 via https://www.zorg-en-gezondheid.be/begrippenkader-foeto-infantiele-sterfte
American Academy of Pediatrics (2022). Helping Babies Breathe. Geraadpleegd op 24 januari 2023 via https://www.aap.org/en/aap-global/helping-babies-survive/our-programs/helping-babies-breathe/
Andersson, O., Hellström-Westas, L., Andersson, D., Clausen, J., & Domellöf, M. (2013). Effects of delayed compared with early umbilical cord clamping on maternal postpartum hemorrhage and cord blood gas sampling: a randomized trial. Acta obstetricia et gynecologica Scandinavica, 92(5), 567–574. Doi:10.1111/j.1600-0412.2012.01530.x
Andersson, O., Lindquist, B., Lindgren, M., Stjernqvist, K., Domellöf, M., & Hellström-Westas, L. (2015). Effect of Delayed Cord Clamping on Neurodevelopment at 4 Years of Age: A Randomized Clinical Trial. JAMA pediatrics, 169(7), 631–638. doi:10.1001/jamapediatrics.2015.0358
Andersson, O., Rana, N., Ewald, U., Målqvist, M., Stripple, G., Basnet, O.,… Kc, A. (2019). Intact cord resuscitation versus early cord clamping in the treatment of depressed newborn infants during the first 10 minutes of birth (Nepcord III) - a randomized clinical trial. Maternal health, neonatology and perinatology, 5, 15. doi:10.1186/s40748-019-0110-z
Armstrong-Buisseret, L., Powers, K., Dorling, J., Bradshaw, L., Johnson, S., Mitchell, E., & Duley, L. (2020). Randomised trial of cord clamping at very preterm birth: outcomes at 2 years. Archives of disease in childhood. Fetal and neonatal edition, 105(3), 292–298. doi:10.1136/archdischild-2019-316912
Belgian Resuscitation Council (2021). Posters. Algoritmes. Geraadpleegd op 17 maart 2023 via https://www.brc-rea.be/nl/posters/
Bhatt, S., Alison, B. J., Wallace, E. M., Crossley, K. J., Gill, A. W., Kluckow, M., … Hooper, S. B. (2013). Delaying cord clamping until ventilation onset improves cardiovascular function at birth in preterm lambs. The Journal of physiology, 591(8), 2113–2126. doi:10.1113/jphysiol.2012.250084
BRADY, J. P., & JAMES, L. S. (1962). Heart rate changes in the fetus and newborn infant during labor, delivery, and the immediate neonatal period. American journal of obstetrics and gynecology, 84, 1–12. Doi:10.1016/0002-9378(62)90663-4
Brouwer, E., Knol, R., Kroushev, A., Van Den Akker, T., Hooper, S. B., Roest, A. A., & Te Pas, A. B. (2022). Effect of breathing on venous return during delayed cord clamping: an observational study. Archives of disease in childhood. Fetal and neonatal edition, 107(1), 65–69. Doi:10.1136/archdischild-2020-321431
Concord Neonatal (2023), Physiological-based Cord Clamping. Geraadpleegd op 10 feb 2023 via https://concordneonatal.com/cordclamping/
ACOG (2020). Delayed umbilical cord clamping after birth. ACOG Committee Opinion No. 814. USA: American College of Obstetricians and Gynecologists.
Duley, L., Dorling, J., Pushpa-Rajah, A., Oddie, S. J., Yoxall, C. W., Schoonakker, B.,… Cord Pilot Trial Collaborative Group (2018). Randomised trial of cord clamping and initial stabilisation at very preterm birth. Archives of disease in childhood. Fetal and neonatal edition, 103(1), F6–F14. doi:10.1136/archdischild-2016-312567
Ekelöf, K., Sæther, E., Santesson, A., Wilander, M., Patriksson, K., Hesselman, S.,… & Andersson, O. (2022). A hybrid type I, multi-center randomized controlled trial to study the implementation of a method for Sustained cord circulation And VEntilation (the SAVE-method) of late preterm and term neonates: a study protocol. BMC pregnancy and childbirth, 22(1), 593. Doi:10.1186/s12884-022-04915-5
Fairchild, K. (2023). VentFirst: A Multicenter RCT of Assisted Ventilation During Delayed Cord Clamping for Extremely Preterm Infants. Geraadpleegd op 10 april 2023 via https://clinicaltrials.gov/ct2/show/NCT02742454
Fogarty, M., Osborn, D. A., Askie, L., Seidler, A. L., Hunter, K., Lui, K., … Tarnow-Mordi, W. (2018). Delayed vs early umbilical cord clamping for preterm infants: a systematic review and meta-analysis. American journal of obstetrics and gynecology, 218(1), 1–18. doi:10.1016/j.ajog.2017.10.231
Foglia, E. E., Ades, A., Hedrick, H. L., Rintoul, N., Munson, D. A., Moldenhauer,… Ratcliffe, S. J. (2020). Initiating resuscitation before umbilical cord clamping in infants with congenital diaphragmatic hernia: a pilot feasibility trial. Archives of disease in childhood. Fetal and neonatal edition, 105(3), 322–326. doi:10.1136/archdischild-2019-317477
Goldenberg, R. L., & McClure, E. M. (2015). Maternal, fetal and neonatal mortality: lessons learned from historical changes in high income countries and their potential application to low-income countries. Maternal health, neonatology and perinatology, 1, 3. doi:10.1186/s40748-014-0004-z
WHO (2014). Guideline: Delayed umbilical cord clamping for improved maternal and infant health and nutrition outcomes. WQ 210. Genève: World Health Organization.
Guidelines on Basic Newborn Resuscitation. WQ 450 (2012). Genève: World Health Organisation.
Healthy Newborn Network (2022). Complications during childbirth. Geraadpleegd op 9 feb 2023 via https://www.healthynewbornnetwork.org/issue/complications-during-childbirth/
Het beroeps- en competentieprofiel van de Belgische vroedvrouw. Advies 2016/01 van de Federale Raad voor de vroedvrouwen (15 maart 2016). Brussel: Federale overheidsdienst volksgezondheid, veiligheid van de voedselketen en leefmilieu.
NICE (2015). Intrapartum care, quality standard. QS 105. Verenigd Koninkrijk: NICE.
Isacson, M., Gurung, R., Basnet, O., Andersson, O., & Kc, A. (2021). Neurodevelopmental outcomes of a randomised trial of intact cord resuscitation. Acta paediatrica (Oslo, Norway : 1992), 110(2), 465–472. doi:10.1111/apa.15401
Katheria, A. C., Brown, M. K., Faksh, A., Hassen, K. O., Rich, W., Lazarus, D.,… Finer, N. N. (2017). Delayed Cord Clamping in Newborns Born at Term at Risk for Resuscitation: A Feasibility Randomized Clinical Trial. The Journal of pediatrics, 187, 313–317.e1. doi:10.1016/j.jpeds.2017.04.033
Katheria, A. C., Brown, M. K., Rich, W., & Arnell, K. (2017). Providing a Placental Transfusion in Newborns Who Need Resuscitation. Frontiers in pediatrics, 5, 1. doi:10.3389/fped.2017.00001
Kc, A., Budhathoki, S. S., Thapa, J., Niermeyer, S., Gurung, R., Singhal, N., & Nepal Neonatal Network (2021). Impact of stimulation among non-crying neonates with intact cord versus clamped cord on birth outcomes: observation study. BMJ paediatrics open, 5(1), e001207. doi:10.1136/bmjpo-2021-001207
Knol, R., Brouwer, E., van den Akker, T., DeKoninck, P. L. J., Lopriore, E., Onland, W., … Te Pas, A. B. (2022). Physiological-based cord clamping in very preterm infants: the Aeration, Breathing, Clamping 3 (ABC3) trial-study protocol for a multicentre randomised controlled trial. Trials, 23(1), 838. Doi: 10.1186/s13063-022-06789-6
Knol, R., Brouwer, E., van den Akker, T., DeKoninck, P., van Geloven, N., Polglase, G. R.,… Te Pas, A. B. (2020). Physiological-based cord clamping in very preterm infants - Randomised controlled trial on effectiveness of stabilisation. Resuscitation, 147, 26–33. doi:10.1016/j.resuscitation.2019.12.007
Laerdal Global Health. Helping Babies Breathe. Geraadpleegd op 24 januari 2023 via https://laerdalglobalhealth.com/partnerships-and-programs/helping-babies-breathe/
Lawton, C., Acosta, S., Watson, N., Gonzales-Portillo, C., Diamandis, T., Tajiri, N., … Borlongan, C. V. (2015). Enhancing endogenous stem cells in the newborn via delayed umbilical cord clamping. Neural regeneration research, 10(9), 1359–1362. doi:10.4103/1673-5374.165218
Lefebvre, C., Rakza, T., Weslinck, N., Vaast, P., Houfflin-Debarge, V., Mur, S.,… French CDH Study Group (2017). Feasibility and safety of intact cord resuscitation in newborn infants with congenital diaphragmatic hernia (CDH). Resuscitation, 120, 20–25. doi:10.1016/j.resuscitation.2017.08.233
Lefevre, J. (2022). Hoogrisico neonatologie (onuitgegeven cursus). VUB, Brussel.
Madar, J., Roehr, C. C., Ainsworth, S., Ersdal, H., Morley, C., Rüdiger, … Wyllie, J. P. (2021). European Resuscitation Council Guidelines 2021: Newborn resuscitation and support of transition of infants at birth. Resuscitation, 161, 291–326. doi:10.1016/j.resuscitation.2021.02.014
Mambourg, F., Gaily, J. & Wei-Hong, Z. (2010). Richtlijn voor goede klinische praktijk bij laag risico bevallingen. KCE reports 139A. Brussel: Federaal kenniscentrum voor de gezondheidszorg.
McDonald, S. J., & Middleton, P. (2008). Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes. The Cochrane database of systematic reviews, (2), CD004074. doi:10.1002/14651858.CD004074.pub2
McDonald, S. J., Middleton, P., Dowswell, T., & Morris, P. S. (2013). Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes. The Cochrane database of systematic reviews, 2013(7), CD004074. doi:10.1002/14651858.CD004074.pub3
Mediq, 2023. Neopuff t-stuk kindervernevelaar. Geraadpleegd op 24 april 2023 via https://pluspunt.mediqmedeco.be/neopuff-t-stuk-kindervernevelaar-250x200x104mm-rd900anu.html
Mercer, J. S., & Erickson-Owens, D. A. (2014). Is it time to rethink cord management when resuscitation is needed?. Journal of midwifery & women's health, 59(6), 635–644. doi:10.1111/jmwh.12206
Mercer, J. S., Nelson, C. C., & Skovgaard, R. L. (2000). Umbilical cord clamping: beliefs and practices of American nurse-midwives. Journal of midwifery & women's health, 45(1), 58–66. doi:10.1016/s1526-9523(99)00004-5
Mercer, J. S., Erickson-Owens, D. A., Deoni, S. C. L., Dean, D. C., 3rd, Collins, J., … Padbury, J. F. (2018). Effects of Delayed Cord Clamping on 4-Month Ferritin Levels, Brain Myelin Content, and Neurodevelopment: A Randomized Controlled Trial. The Journal of pediatrics, 203, 266–272.e2. doi:10.1016/j.jpeds.2018.06.006
Meier, C., Middelanis, J., Wasielewski, B., Neuhoff, S., Roth-Haerer, A., Gantert, M., Dinse, H. R., Dermietzel, R., & Jensen, A. (2006). Spastic paresis after perinatal brain damage in rats is reduced by human cord blood mononuclear cells. Pediatric research, 59(2), 244–249. doi:10.1203/01.pdr.0000197309.08852.f5
Msemo, G., Massawe, A., Mmbando, D., Rusibamayila, N., Manji, K., Kidanto, H. L.,… & Perlman, J. (2013). Newborn mortality and fresh stillbirth rates in Tanzania after helping babies breathe training. Pediatrics, 131(2), e353–e360. Doi:10.1542/peds.2012-1795
National Library of Medicine. Virginia Apgar: Biographical Overview. Geraadpleegd op 18 maart 2023 via https://profiles.nlm.nih.gov/spotlight/cp/feature/biographical-overview
Pratesi, S. (2023). Delivery Room Assistance With the Placental Circulation Intact (PCI-T). Geraadpleegd op 15 april 2023 via https://clinicaltrials.gov/ct2/show/record/NCT02671305
Perkins, G.D., Graesner, J.-T., Semeraro, F., Olasveengen, T., Soar, J., Lott, C., … Nolan J.P. (2021). Richtlijnen van European Resuscitation Council 2021. Algemene samenvatting. Brussel: Belgische Reanimatieraad.
Polglase, G. R., Dawson, J. A., Kluckow, M., Gill, A. W., Davis, P. G., Te Pas, A. B., … Hooper, S. B. (2015). Ventilation onset prior to umbilical cord clamping (physiological-based cord clamping) improves systemic and cerebral oxygenation in preterm lambs. PloS one, 10(2), e0117504. doi:10.1371/journal.pone.0117504
Rana, N., Kc, A., Målqvist, M., Subedi, K., & Andersson, O. (2019). Effect of Delayed Cord Clamping of Term Babies on Neurodevelopment at 12 Months: A Randomized Controlled Trial. Neonatology, 115(1), 36–42. doi: 10.1159/000491994
Rabe, H., Diaz-Rossello, J. L., Duley, L., & Dowswell, T. (2012). Effect of timing of umbilical cord clamping and other strategies to influence placental transfusion at preterm birth on maternal and infant outcomes. The Cochrane database of systematic reviews, (8), CD003248. doi:10.1002/14651858.CD003248.pub3
Reid R. (2022). The placenta: essential resuscitation equipment. Geraadpleegd op 14 maart 2023 via https://midwifethinking.com/2016/04/13/the-placenta-essential-resuscitation-equipment/?fbclid=IwAR1ieh27KviGnbuxUPkwXKCb02Bcxc1ZpEVxCS4ZTYLdg6d3lUNCN_k-PQM
Sæther, E., Gülpen, F. R., Jensen, C., Myklebust, T. Å., & Eriksen, B. H. (2020). Neonatal transitional support with intact umbilical cord in assisted vaginal deliveries: a quality-improvement cohort study. BMC pregnancy and childbirth, 20(1), 496. doi:10.1186/s12884-020-03188-0
Seidler, A. L., Duley, L., Katheria, A. C., De Paco Matallana, C., Dempsey, E., Rabe, H., … iCOMP Collaboration (2020). Systematic review and network meta-analysis with individual participant data on cord management at preterm birth (iCOMP): study protocol. BMJ open, 10(3), e034595. Doi:10.1136/bmjopen-2019-034595
Tolosa, J. N., Park, D. H., Eve, D. J., Klasko, S. K., Borlongan, C. V., & Sanberg, P. R. (2010). Mankind's first natural stem cell transplant. Journal of cellular and molecular medicine, 14(3), 488–495. Doi:10.1111/j.1582-4934.2010.01029.x
Troch, E. (2020). Laagrisico neonatologie methodiek (onuitgegeven cursus). Erasmushogeschool Brussel, België.
Troch, E. (202). Hoogrisico neonatologie methodiek (onuitgegeven cursus). Erasmushogeschool Brussel, België.
Turcksin, R. (2019). Gezonde neonaat: anatomie en fysiologie van de neonaat (onuitgegeven cursus). Erasmushogeschool Brussel, België.
Unicef (2023). Levels and trends in child mortality. Geraadpleegd op 9 feb 2023 via https://data.unicef.org/resources/levels-and-trends-in-child-mortality/
Vaupel, P., Multhoff, G. (2022). Blood Flow and Respiratory Gas Exchange in the Human Placenta at Term: A Data Update. In: Scholkmann, F., LaManna, J., Wolf, U. (eds) Oxygen Transport to Tissue XLIII. Advances in Experimental Medicine and Biology, vol 1395. Springer, Cham. Doi: 10.1007/978-3-031-14190-4_62
Verlinden, V. (2018). Verpleegkunde theorie 1 (onuitgegeven cursus). Erasmushogeschool Brussel, België.
Wait for White (2020). Intact Cord Resuscitation. Geraadpleegd op 9 feb 2023 via https://waitforwhite.com/intact-cord-resuscitation/
WHO (2022). Fact Sheet Preterm Birth. Geraadpleegd op 17 maart 2023 via https://www.who.int/news-room/fact-sheets/detail/preterm-birth
Xodo, S., Xodo, L., & Berghella, V. (2018). Delayed cord clamping and cord gas analysis at birth. Acta obstetricia et gynecologica Scandinavica, 97(1), 7–12. Doi:10.1111/aogs.13233









