De Flash sensor, Kent u hem? Een nieuwe methode van glycemie/suikermeting meting bij diabetici onder de loop genomen.
- FlorisHofmans
- JolienGeerts
- SergeVan Huffelen
- MaximeVan den Bosch
Deze Bachelor proef gaat over de Free Style Libre Flash sensor, deze is sinds 2014 op de markt en is in opmars bij diabetici. Omdat het nog redelijk nieuw is voor de algemene verpleegkundige hebben we een praktische uitwerking gemaakt namelijk een E-learning. Dat om de algemene verpleegkundige kennis bij te brengen over de Flash sensor.

Is deze nieuwe methode even goed als de andere, beter of minder efficiënt? Hoe gebruiksvriendelijk is deze methode? De Flash sensor is nog recent, kent u hem?
De Flash sensor waar over gesproken wordt is deze van de fabrikant Abbott en het product heeft de naam Free Style libre Flash sensor. Dit product bestaat uit de sensor, de scanner en de bijhorende software.
Wat is de Flash sensor nu concreet?
Om de Flash sensor te plaatsen binnen de verschillende meetmethode die er zijn, volgt er een tabel die het verschil weergeeft. Dit geeft een overzicht, in de tekst wordt verder enkel de Flash sensor uitgelegd.
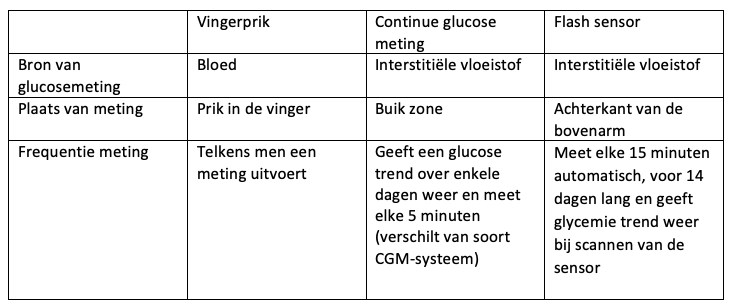
Deze tabel is afgeleid van Kesavadev, J., Ramachandran, L, & Krishnan, G. (2018). Glucose Monitoring Technologies- Complementary or Competitive? Role of Continuos Glucose Monitoring versus Flash Glucose Monitoring versus Self-monitoring of Blood Glucose. Journal of Diabetology, 17(8), 61-67. DOI: 10.4103/jod.jod_14_17
De sensor wordt geplaatst in de achterkant van de bovenarm en meet het interstitieel vocht. Het Interstitiële vloeistof is de "vloeistof in de weefsels die de ruimten tussen cellen opvult". Dit betekent dus dat cellen omgeven worden door interstitieel vocht, zo ook in de huid. Interstitieel vocht staat in voor +/- 45% van het volume van de menselijke huid. Lichaamscellen halen uit dit vocht hun voedingsstoffen, en leveren ook hun afvalstoffen hier terug aan af. Glucose wordt door de cellen uit het interstitieel vocht gehaald. Insuline zorgt voor een verbeterd transport van glucose, en bevordert het verbruik door de lichaamscellen.
De naald van de sensor wordt ingebracht tot in de hypodermis en meet daar de hoeveelheid glucose/suiker in het interstitiële vocht tussen de vetcellen van de huid. De sensor is compact en is 55mm groot. De sensor kan 14 dagen blijven zitten en is 24 u na plaatsing klaar voor gebruik. De reden waarom hij pas na enige tijd kan gebruikt worden is omdat er na plaatsing een ontstekingsreactie plaatsvindt en de waarde die dan gemeten worden niet betrouwbaar zijn.
De scanner/glucosemeter is een toestel dat zowel via de sensor kan meten als via de vingerprik methode. Hij is zwart van ontwerp, heeft een touchscreen en moet na 7 dagen worden opgeladen. De glucosemeter scant de glucosewaarden/suikerwaarden en toont na het scannen drie belangrijke data; de huidige glucosemeting, een trendpijl die aangeeft in welke richting de glucosewaarden gaan, en de waarden van nu tot acht uur geleden. Verder houdt hij de glucosegeschiedenis bij van de voorbije negentig dagen. Het is dus belangrijk dat er elke 8 u gescand wordt want de sensor slaagt maar 8u lang gegevens op van zijn metingen.
Hoe nauwkeurig en betrouwbaar is de sensor?
De betrouwbaarheid van de metingen blijft stabiel tijdens de veertien dagen dat de sensor ter plaatse blijft. Nadien zijn de waarden mogelijk niet meer betrouwbaar en moet de sensor vervangen worden. De leeftijd of de BMI van de patiënt beïnvloeden het meetresultaat niet. Wanneer de glycemie van de patiënt hard daalt, is het toestel niet volledig betrouwbaar. In deze situatie wordt aangeraden om gebruik te maken van de vingerprik. De vingerprik is dan nodig om vast te stellen dat het effectief om een hypoglycemie gaat en of de bijhorende symptomen overeenkomen met de glucosewaarden. Verder is het aan te raden om gebruik te maken van de vingerprik wanneer de glucosewaarden te snel veranderen met de Flash glucose meting (Mancini, G. et al., 2018; Hellmund, R. et al., 2018).
Net door het simpele gebruik van de Flash sensor kan er echter ook foutief gebruik optreden. Wanneer er overdreven vaak gescand wordt, zou dit kunnen leiden tot ongepaste correctieve maatregelen. Indien er te weinig gescand wordt, komt het volledige potentieel van deze scanner niet tot zijn recht. Ook kan oneigenlijk gebruik van de Flash sensor ook leiden tot mogelijke valkuilen, waar dan onjuiste resultaten uit komen. Een voorbeeld hiervan is bijvoorbeeld dat de sensor niet op de juiste plaats wordt bevestigd om esthetische redenen (Bianchi et al, 2019)
E-learning
Als praktische uitwerking is er gekozen voor een E-learning met als doel, kennis bijbrengen aan de algemene verpleegkundige over de Flash sensor. Omdat uit de literatuur bleek dat E-learning erkend werd als een effectieve leerbenadering om verpleegkundige kennis en vaardigheden te verbeteren. Uit literatuur is gebleken dat E-learning wordt herkend als effectieve benadering om leerstof aan te bieden. Er is bewust gekozen om de E-learning 20 minuten te laten duren, zo is het ook praktisch haalbaar voor verpleegkundige en op het einde van de module is er een resultatenpagina die zowel het gehele proces als de eind test evalueert.
Wie kan de sensor gebruiken?
Het Zorginstituut Nederland heeft een indeling gemaakt voor personen die baat kunnen hebben bij het gebruik van Flash Glucose Monitoring en wie er geen gebruik van kan maken. De personen die het systeem kunnen gebruiken vallen onder volgende categorieën: kinderen vanaf 4 jaar en met diabetes type 1, zwangere vrouwen die al diabetes hebben en volwassenen waarbij de HbA1c ondanks goede opvolging toch te hoog blijft. Personen die een hypoglycemie niet kunnen waarnemen komen dan weer niet in aanmerking voor Flash Glucose Monitoring. Dit doordat er geen alarmen aanwezig zijn.
Slot
Deze meetmethode biedt veel mogelijkheden, maar heeft ook nadelen. Wilt u meer weten over de werking ervan, conventies en hoe je de waarden van het ‘flashen’ kan interpreteren? En wist je dat volgends onderzoek van Aerts, et al.(2017) wordt er geconcludeerd dat 80% van de 15 proefpersonen allergische contact dermatitis opliepen als gevolg van de isobornyl acrylate die in de sensor aanwezig is volgends chemisch onderzoek? Wilt u hier meer praktische informatie en tips over, wilt u weten hoe er in de praktijk wordt omgegaan met deze problematiek en wilt u zich verdiepen in dit interessante onderwerp? Lees dan zeker de volledige bachelor proef.









