Mag ik nu wat rust aub?
En dan is daar eindelijk dat langverwachte baby’tje. Moe maar voldaan, een prachtig kind in de armen, ouders zo fier als een gieter. Na deze heftige gebeurtenis wens je in alle rust te herstellen en te genieten van die eerste bijzondere momenten met je gezin. Wat je op dat moment nog niet weet, is dat deze verwachtingen weleens sterk kunnen verschillen met de realiteit. Zorgverleners die de hele dag door je kamer binnenkomen, de lange bezoekuren, de baby die huilt, zware nachten, de vele geluiden … Het is een drukte van jewelste op de materniteit en dat beeld strookt niet met de behoefte aan rust die pas bevallen moeders zo nodig hebben voor een optimaal herstel.
Studies tonen aan dat vele factoren de rust op materniteit dag en nacht in de weg kunnen staan. Over de jaren heen zijn zorgverleners en ziekenhuizen zich hier meer en meer van bewust en werden tal van aanpassingen gedaan om de rust op materniteit te doen terugkeren. Zo realiseerden sommige ziekenhuizen aparte borstvoedingskamers of lasten ze een stille tijdsperiode in rond de middag.
Toch zijn er op bepaalde vlakken nog verbeteringen welkom. Niet alleen zorgverleners en dichte omgeving van de ouders kunnen bijdragen aan meer rust voor het jonge gezin, ook de aanpassing van omgevingsfactoren kan leiden tot verbetering.
Wat is het belang van rust op materniteit?
Kraamvrouwen hebben de eerste dagen na de bevalling nood aan rust om verschillende redenen. Zo weten we vanuit de literatuur dat rust een positieve invloed heeft op een optimaal herstel voor de moeder, op de slaagkansen van borstvoeding en op de slaap van de jonge ouders.
Baby’s hebben vooral nood aan een zorgzame vroedvrouw die alle tijd en rust heeft om hen die eerste dagen te laten wennen aan alle nieuwe indrukken. Rust creëren houdt dan onder meer in dat omgevingsgeluiden en felle lichten worden gedempt en dat baby’s liefdevol en zacht worden aangeraakt tijdens de verzorging. Overprikkeling brengt een baby immers onnodig overstuur.
Wanneer we meer rust willen creëren op materniteit is dit niet alleen in het belang van moeder en baby. Ook het welzijn van de partner is belangrijk. Partners ervaren soms dat er te weinig rekening wordt gehouden met hun noden en dat zorgt voor stress. Daarnaast ondervinden zij ook hinder van omgevingsgeluiden, het gebrek aan privacy en de drukke tijdschema’s op materniteit.
Bovendien mogen vroedvrouwen, als voornaamste zorgverleners op materniteit, ook niet over het hoofd worden gezien. Uit onderzoek blijkt dat ook zij nood hebben aan rust op de afdeling. Niet alleen voor zichzelf, maar ook om de zorg die zij bieden kwalitatief te houden. Zo kan het storen van een zorgverlener tijdens de zorg leiden tot gevaarlijke situaties. Denk maar aan het toedienen van medicatie aan de verkeerde baby.
Hoe ervaren gezinnen hun verblijf?
Vooraleer je de rust op materniteit kan verbeteren, is het goed meer inzicht te hebben in wat rust betekent voor kersverse moeders en hun gezin.
Moeders ervaren de sfeer op materniteit niet altijd als prettig. Personeelstekort en een hoge werkdruk, telefoons die continu rinkelen, studenten die moeten opgeleid worden etc. zorgen ervoor dat vroedvrouwen niet de nodige tijd hebben om de zorg te bieden die gezinnen nodig hebben. De transitie naar ouderschap is niet alleen een mooie gebeurtenis, het is ook een stressvolle periode en roept bij een gezin heel wat vragen op, vragen die door de tijdsdruk vaak onbeantwoord blijven.
Op de materniteit is het vaak heel levendig. Naast de routinecontroles die meermaals per dag worden uitgevoerd, zijn er ook nog eens de dagelijkse bezoeken van de kinderarts, gynaecoloog en kinesist. In de namiddag loopt het vervolgens storm door familie en vrienden die de baby willen bewonderen.
Daarnaast kan ook heel wat verbetering gehaald worden door de infrastructuur van de kamers eens onder de loop te nemen. TL-lampen, dunne muren tussen de kamers, de drukte in de nabije verpleegpost, slaande deuren, piepende verzorgingskarren en andere omgevingsfactoren beïnvloeden de rust op materniteit.
Hoe meer rust creëren?
Om meer rust te creëren op materniteit kunnen we verschillende zaken aanpakken. Een daarvan is het beperken van bezoek. Het kraambezoek doseren na de geboorte zorgt ervoor dat mama’s vlotter zullen herstellen en geeft ouders de kans om aan hun pasgeborene te wennen.
Verder is het mogelijk om routinecontroles te beperken of beter in te plannen. Wanneer gezinnen minder vaak gestoord worden op de kamer, zal dit ongetwijfeld leiden tot een betere nachtrust.
Voldoende personeel en een lagere werkdruk zijn bovendien een win-winsituatie voor zowel gezinnen als zorgverleners. Minder telefoontjes en minder verstoringen tijdens de zorg zullen ervoor zorgen dat er minder fouten gemaakt worden.
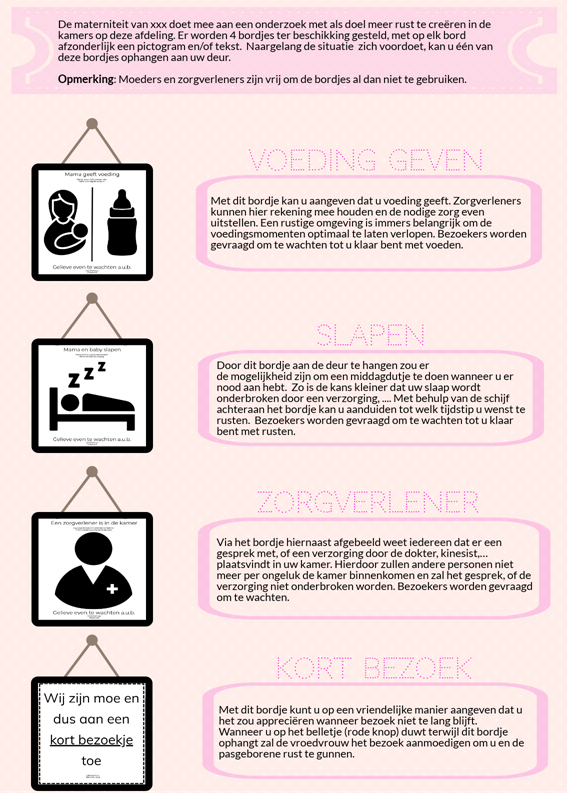
Uit een interview met vroedvrouwen blijkt dat de bezetlichtjes die boven de kamerdeuren prijken een onvoldoende oplossing zijn. Daarnaast hebben gezinnen ook nood om zelf te kunnen aangeven wanneer ze behoefte hebben aan rust. Deze kennis werd vervolgens omgezet in een creatief plan.
"Goed initiatief, te weinig aanbod momenteel."
Er werden 4 bordjes ontwikkeld die moeders aan hun kamerdeur op materniteit kunnen hangen. Met de bordjes kunnen gezinnen en zorgverleners de juiste boodschap aangeven: voedingsmoment, mama en baby slapen, liever kort bezoek of een verzorgingsmoment. Dit geeft voor bezoek de nodige informatie om even te wachten.
De bordjes zijn vervaardigd uit forex en zijn afwasbaar. Een informatiefolder geeft de nodige uitleg over de bordjes.
Na een eerste marktbevraging blijken de reacties zeer positief. Gezinnen geven aan dat de bordjes een handig hulpmiddel zijn en zorgverleners zijn erg enthousiast over het initiatief. De eerste stappen werden dan ook gezet om de bordjes te testen in de praktijk.
Bibliografie
Artikels
Adatia, S., Law, S., & Haggerty, J. (2014). Room for improvement: noise on a maternity ward. BMC Health Services Research, 14604. doi:10.1186/s12913-014-0604-3
Albert, J., & Heinrichs-Breen, J. (2011). An evaluation of a breastfeeding privacy sign to prevent interruptions and promote successful breastfeeding. Journal Of Obstetric, Gynecologic, And Neonatal Nursing: JOGNN, 40(3), 274-280. doi:10.1111/j.1552-6909.2011.01233.x
Al-Hammad, F. A., Raheel, H., Al-Baiz, L. E., & Al-Otaibi, A. M. (2012). THE EFFECT OF SHIFT WORK ON PSYCHOLOGICAL STRESS,SLEEP PATTERN AND HEALTH OF NURSES WORKING AT A TERTIARY HOSPITAL,RIYADH. Middle East Journal Of Nursing, 6(6), 14.
Alpert, J. M., Dyer, K. E., & Lafata, J. E. (2017). Research Paper: Patient-centered communication in digital medical encounters. Patient Education And Counseling, doi:10.1016/j.pec.2017.04.019
Bánovčinová, Ľ. (2017). WORK-RELATED STRESS AND COPING AMONG MIDWIVES IN SLOVAKIA. Central European Journal Of Nursing & Midwifery, 8(3), 667. doi:10.15452/CEJNM.2017.08.0017
Batten, L., & Bland, M. (2015). Hospital visitors: visiting in our hospital or are we visiting in their lives?. Nursing Review (1173-8014), 15(2), 15-17
Beake, S., Rose, V., Bick, D., Weavers, A., & Wray, J. (2010). A qualitative study of the experiences and expectations of women receiving in-patient postnatal care in one English maternity unit. BMC Pregnancy And Childbirth, 1070. doi:10.1186/1471-2393-10-70
Blocker, R. C., Heaton, H. A., Forsyth, K. L., Hawthorne, H. J., El-Sherif, N., Bellolio, M. F., & ... Hallbeck, M. S. (2017). Original Contributions: Physician, Interrupted: Workflow Interruptions and Patient Care in the Emergency Department. Journal Of Emergency Medicine, doi:10.1016/j.jemermed.2017.08.067
Brüggmann, D., Löhlein, L., Louwen, F., Quarcoo, D., Jaque, J., Klingelhöfer, D., & Groneberg, D. A. (2015). Caesarean Section--A Density-Equalizing Mapping Study to Depict Its Global Research Architecture. International Journal Of Environmental Research & Public Health, 12(11), 14690. doi:10.3390/ijerph121114690
Bruning, S., & McMahon, C. (2009). The impact of infant crying on young women: A randomized controlled study. Journal Of Reproductive And Infant Psychology, 27(2), 206-220. doi: 10.1080/02646830802350856
Chacko, J. M., kharde, S. N., & Swamy, M. K. (2013). Effectiveness of Infrared Lamp on Reducing Pain and Inflammation due to Episiotomy Wound. International Journal Of Nursing Education, 5(1), 82-85. doi:10.5958/j.0974-9357.5.1.020
Chang, H., Yu, C., Chen, S., & Chen, C. (2015). The effects of music listening on psychosocial stress and maternal-fetal attachment during pregnancy. Complementary Therapies In Medicine, 23(4), 509-515. doi:10.1016/j.ctim.2015.05.002
Chen, C., & Xie, Y. (2014). Modeling the safety impacts of driving hours and rest breaks on truck drivers considering time-dependent covariates. Journal Of Safety Research, 5157-63. doi:10.1016/j.jsr.2014.09.006
Clark, K., Beatty, S., & Reibel, T. (2015). 'What women want': Using image theory to develop expectations of maternity care framework. Midwifery, 31(5), 505-511. doi:10.1016/j.midw.2014.12.011
Cohn, A. (2014). The ward round: what it is and what it can be. British Journal Of Hospital Medicine (17508460), 75(Supp 6), C82.
Cooper, L., Gray, H., Adam, J., Brown, D., McLaughlin, P., & Watson, J. (2008). Open all hours: a qualitative exploration of open visiting in a hospice. International Journal Of Palliative Nursing, 14(7), 334-341.
Cunha, M., & Silva, N. (2015). Hospital Noise and Patients’ Wellbeing. Procedia - Social And Behavioral Sciences, 171(5th ICEEPSY International Conference on Education & Educational Psychology), 246-251. doi:10.1016/j.sbspro.2015.01.117
Dills, C., Reinholdt, D. M., & Sanders, J. (2016). Can alarm fatigue be conquered? Yes, say hospitals cutting the noise. Healthcare Risk Management, 38(5), 49-53
Elfering, A., Grebner, S., & Ebener, C. (2015). Workflow interruptions, cognitive failure and near-accidents in health care. Psychology, Health & Medicine, 20(2), 139-147. doi:10.1080/13548506.2014.913796
Ellberg, L., Högberg, U., & Lindh, V. (2010). 'We feel like one, they see us as two': new parents' discontent with postnatal care. Midwifery, 26(4), 463-468. doi:10.1016/j.midw.2008.10.006
Eshkevari, L., Trout, K. K., & Damore, J. (2013). Management of postpartum pain. Journal Of Midwifery & Women's Health, 58(6), 622-631. doi:10.1111/jmwh.12129
Fallon, V., Groves, R., Halford, J.C.G., Bennett, K.M., & Harrold, J.A. (2016). Postpartum Anxiety and Infant-Feeding Outcomes A Systematic Review. Journal of Human Lactation, Vol 32, Issue 4, pp. 740 – 758. Doi: 10.1177/0890334416662241
Fietze, I., Barthe, C., Hölzl, M., Glos, M., Zimmermann, S., Bauer-Diefenbach, R., & Penzel, T. (2016). The effect of room acoustics on the sleep quality of healthy sleepers. Noise & Health, 18(84), 240-246. doi:10.4103/1463-1741.192480
Flynn, F., Evanish, J. Q., Fernald, J. M., Hutchinson, D. E., & Lefaiver, C. (2016). Progressive Care Nurses Improving Patient Safety by Limiting Interruptions During Medication Administration. Critical Care Nurse, 36(4), 19-35. doi:10.4037/ccn2016498
Gaboury, J., Capaday, S., Somera, J., & Purden, M. (2017). Research: Effect of the Postpartum Hospital Environment on the Attainment of Mothers' and Fathers' Goals. Journal Of Obstetric, Gynecologic & Neonatal Nursing, 4640-50. doi:10.1016/j.jogn.2016.08.008
Gerry, E. M. (2011). Privacy and dignity in a hospice environment--the development of a clinical audit. International Journal Of Palliative Nursing, 17(2), 92-98.
Gilmour, C., Monk, H., & Hall, H. (2013). Breastfeeding mothers returning to work: experiences of women at one university in Victoria, Australia. Breastfeeding Review, 21(2), 23-30.
Godrat, A., Masood, E., Khatereh, I., & Fariba, K. (2013). The effects of indomethacin, diclofenac, and acetaminophen suppository on pain and opioids consumption after cesarean section. Perspectives In Clinical Research, Vol 4, Iss 2, Pp 136-141 (2013), (2), 136. doi:10.4103/2229-3485.111798
Golen, R. P., & Ventura, A. K. (2015). What are mothers doing while bottle-feeding their infants? Exploring the prevalence of maternal distraction during bottle-feeding interactions. Early Human Development, 91(12), 787-791. doi:10.1016/j.earlhumdev.2015.09.006
Golen, R. B., & Ventura, A. K. (2015). Mindless feeding: Is maternal distraction during bottle-feeding associated with overfeeding?. Appetite, 91385-392. doi:10.1016/j.appet.2015.04.078
Gouin, J., Kiecolt-Glaser, J. K., Malarkey, W. B., & Glaser, R. (2008). The influence of anger expression on wound healing. Brain Behavior And Immunity, 22(Personality and Disease), 699-708. doi:10.1016/j.bbi.2007.10.013
Grassley, J. S., Clark, M., & Schleis, J. (2015). Research: An Institutional Ethnography of Nurses’ Support of Breastfeeding on the Night Shift. Journal Of Obstetric, Gynecologic & Neonatal Nursing, 44567-577. doi:10.1111/1552-6909.12728
Gray, H., Adam, J., Brown, D., McLaughlin, P., Hill, V., & Wilson, L. (2011). Visiting all hours: a focus group study on staff's views of open visiting in a hospice. International Journal Of Palliative Nursing, 17(11), 552-560.
Guo, J., Liu, C., Wang, X., Qu, Z., Zhang, W., & Zhang, X. (2017). Original Research: Relationships between depression, pain and sleep quality with doctor visits among community-based adults in north-west China. Public Health, 14730-38. doi:10.1016/j.puhe.2017.01.031
Hauck, Y. L., Summers, L., White, E., & Jones, C. (2008). A qualitative study of Western Australian women's perceptions of using a Snoezelen room for breastfeeding during their postpartum hospital stay. International Breastfeeding Journal, 320. doi:10.1186/1746-4358-3-20
Hildingsson, I. M. (2007). New parents’ experiences of postnatal care in Sweden. Women And Birth, 20105-113. doi:10.1016/j.wombi.2007.06.001
Hildingsson, I., Thomas, J. E., Olofsson, R. E., & Nystedt, A. (2009). RESEARCH: Still Behind the Glass Wall? Swedish Fathers' Satisfaction With Postnatal Care. Journal Of Obstetric, Gynecologic & Neonatal Nursing, 38280-289. doi:10.1111/j.1552-6909.2009.01024.x
Hillman, D. R. (2017). Postoperative Sleep Disturbances. Understanding and Emerging Therapies. Advances In Anesthesia, doi:10.1016/j.aan.2017.07.001
Hirani, S. A., & Karmaliani, R. (2013). Review article: Evidence based workplace interventions to promote breastfeeding practices among Pakistani working mothers. Women And Birth, 2610-16. doi:10.1016/j.wombi.2011.12.005
Hughes Cooper, C. (2016). Interruptions During Medication Administration: A Descriptive Study. MEDSURG Nursing, 25(3), 186-191
Hume, K. I., Brink, M., & Basner, M. (2012). Effects of environmental noise on sleep. Noise & Health, 14(61), 297-302. doi:10.4103/1463-1741.104897
Hunter, L. P., Rychnovsky, J. D., & Yount, S. M. (2009). A selective review of maternal sleep characteristics in the postpartum period. Journal Of Obstetric, Gynecologic, And Neonatal Nursing: JOGNN, 38(1), 60-68. doi:10.1111/j.1552-6909.2008.00309.x
Hutchinson, B. (2015). Article: Importance of Establishing Neonatal BFHI Standards in Neonatal Units. Newborn And Infant Nursing Reviews, 15(Neonatal Nursing: A Global Affair), 167-168. doi:10.1053/j.nainr.2015.09.004
Insana, S. P., & Montgomery-Downs, H. E. (2013). Sleep and sleepiness among first-time postpartum parents: a field- and laboratory-based multimethod assessment. Developmental Psychobiology, 55(4), 361-372. doi:10.1002/dev.21040
James, L. (2013). Nurturing the next generation: Midwives' experiences when working with third year midwifery students in New Zealand. New Zealand College Of Midwives Journal, (47), 14-17. doi:10.12784/nzcomjnl47.2013.3.14-17
James, L., Sweet, L., & Donnellan-Fernandez, R. (2017). Review article: Breastfeeding initiation and support: A literature review of what women value and the impact of early discharge. Women And Birth, 3087-99. doi:10.1016/j.wombi.2016.09.013
Johnson, J. R., Rivard, R. L., Griffin, K. H., Kolste, A. K., Joswiak, D., Kinney, M. E., & Dusek, J. A. (2016). The effectiveness of nurse-delivered aromatherapy in an acute care setting. Complementary Therapies In Medicine, 25164-169. doi:10.1016/j.ctim.2016.03.006
Juang, D., Lee, C., Yang, T., & Chang, M. (2010). Noise pollution and its effects on medical care workers and patients in hospitals. International Journal Of Environmental Science And Technology, 7(4), 705-716.
Koong, A. L., Koot, D., Eng, S. K., Purani, A., Yusoff, A., Goh, C. C., & ... Tan, N. C. (2015). When the phone rings - factors influencing its impact on the experience of patients and healthcare workers during primary care consultation: a qualitative study. BMC Family Practice, 16(1), 1. doi:10.1186/s12875-015-0330-x
Kurth, E., Kennedy, H. P., Zemp Stutz, E., Kesselring, A., Fornaro, I., & Spichiger, E. (2014). Responding to a crying infant – You do not learn it overnight: A phenomenological study. Midwifery, 30(Special Sections: Focus on Infant Feeding and Postnatal Health and Well-being), 742-749. doi:10.1016/j.midw.2013.06.017
Kurth, E., Spichiger, E., Zemp Stutz, E., Biedermann, J., Hösli, I., & Kennedy, H. P. (2010). Crying babies, tired mothers - challenges of the postnatal hospital stay: an interpretive phenomenological study. BMC Pregnancy And Childbirth, 1021. doi:10.1186/1471-2393-10-21
Lewis, L., Hauck, Y. L., Ronchi, F., Crichton, C., & Waller, L. (2016). Gaining insight into how women conceptualize satisfaction: Western Australian women's perception of their maternity care experiences. BMC Pregnancy And Childbirth, 1629. doi:10.1186/s12884-015-0759-x
Liu, C., Chen, Y., Yeh, Y., & Hsieh, Y. (2012). Effects of maternal confidence and competence on maternal parenting stress in newborn care. Journal Of Advanced Nursing, 68(4), 908-918. doi:10.1111/j.1365-2648.2011.05796.x
Maben, J., Griffiths, P., Penfold, C., Simon, M., Anderson, J. E., Robert, G., & ... Barlow, J. (2016). One size fits all? Mixed methods evaluation of the impact of 100% single-room accommodation on staff and patient experience, safety and costs. BMJ Quality & Safety, 25(4), 241. doi:10.1136/bmjqs-2015-004265
Martin, A., Horowitz, C., Balbierz, A., & Howell, E. A. (2014). Views of women and clinicians on postpartum preparation and recovery. Maternal And Child Health Journal, 18(3), 707-713. doi:10.1007/s10995-013-1297-7
Marqués Sánchez, d. P., Calle Pardo, A. P., Sánchez, D. C., Gelado, Y. N., & García, P. M. (2008). Nurses' perception of noise levels in hospitals in Spain. The Journal Of Nursing Administration, 38(5), 220-222. doi:10.1097/01.NNA.0000312774.42352.19
McKinnon, L. C., Prosser, S. J., & Miller, Y. D. (2014). What women want: qualitative analysis of consumer evaluations of maternity care in Queensland, Australia. BMC Pregnancy And Childbirth, 14366. doi:10.1186/s12884-014-0366-2
Mills, S. (2009). Workplace lactation programs: a critical element for breastfeeding mothers' success. AAOHN Journal, 57(6), 227-231.
Mollart, L., Skinner, V. M., Newing, C., & Foureur, M. (2013). Factors that may influence midwives work-related stress and burnout. Women And Birth, 2626-32. doi:10.1016/j.wombi.2011.08.002
Moola, S., Xue, Y., & McArthur, A. (2009). Review summaries: evidence for nursing practice. The impact of hospital visiting hours policies on paediatric and adult patients and their visitors. Journal Of Advanced Nursing, 65(11), 2293-2294.
Morrison, B., Ludington-Hoe, S., & Anderson, G. C. (2006). Interruptions to breastfeeding dyads on postpartum day 1 in a university hospital. Journal Of Obstetric, Gynecologic, And Neonatal Nursing: JOGNN, 35(6), 709-716.
Morrow, J., McLachlan, B. H., Forster, D. D., Davey DPH, M. M., & Newton Grad Dip App Sci (Nursing), P. M. (2013). Redesigning postnatal care: exploring the views and experiences of midwives. Midwifery, 29159-166. doi:10.1016/j.midw.2011.11.006
Murtagh, L., & Moulton, A. D. (2011). Working mothers, breastfeeding, and the law. American Journal Of Public Health, 101(2), 217-223. doi:10.2105/AJPH.2009.185280
Negron, R., Martin, A., Almog, M., Balbierz, A., & Howell, E. A. (2013). Social support during the postpartum period: mothers' views on needs, expectations, and mobilization of support. Maternal And Child Health Journal, 17(4), 616-623. doi:10.1007/s10995-012-1037-4
Pilar, M., Dolores, C., Mari Paz, M., Natalia, A., & Enedina, Q. (2012). Multi-center study of noise in patients from hospitals in Spain: A questionnaire survey. Noise And Health, Vol 14, Iss 57, Pp 83-85 (2012), (57), 83. doi:10.4103/1463-1741.95136
Pope, D. (2010). Decibel levels and noise generators on four medical/surgical nursing units. Journal Of Clinical Nursing, 19(17/18), 2463-2470. doi:10.1111/j.1365-2702.2010.03263.x
Richard Williamson, I., & Mahomed Sacranie, S. (2012). Nourishing body and spirit: exploring British Muslim mothers' constructions and experiences of breastfeeding. Diversity & Equality In Health & Care, 9(2), 113-123.
Richardson, A., Thompson, A., Coghill, E., Chambers, I., & Turnock, C. (2009). Development and implementation of a noise reduction intervention programme: a pre- and postaudit of three hospital wards. Journal Of Clinical Nursing, 18(23), 3316-3324. doi:10.1111/j.1365-2702.2009.02897.x
Rivera, A. J. (2014). A socio-technical systems approach to studying interruptions: Understanding the interrupter's perspective. Applied Ergonomics, 45747-756. doi:10.1016/j.apergo.2013.08.009
Rominov, H., Giallo, R., Pilkington, P. D., & Whelan, T. A. (2017). Original Research - Qualitative: Midwives’ perceptions and experiences of engaging fathers in perinatal services. Women And Birth, 30308-318. doi:10.1016/j.wombi.2016.12.002
Ronzio, C. R., Huntley, E., & Monaghan, M. (2013). Postpartum mothers' napping and improved cognitive growth fostering of infants: results from a pilot study. Behavioral Sleep Medicine, 11(2), 120-132. doi:10.1080/15402002.2011.642487
Rudman, A., & Waldenström, U. (2007). Critical views on postpartum care expressed by new mothers. BMC Health Services Research, 7178. doi:10.1186/1472-6963-7-178
Salonen, A. H., Kaunonen, M., Astedt-Kurki, P., Järvenpää, A., Isoaho, H., & Tarkka, M. (2010). Parenting satisfaction during the immediate postpartum period: factors contributing to mothers' and fathers' perceptions. Journal Of Clinical Nursing, 19(11-12), 1716-1728. doi:10.1111/j.1365-2702.2009.02971.x
Simavli, S., Kaygusuz, I., Gumus, I., Usluogullari, B., Yildirim, M., & Kafali, H. (2014). Effect of music therapy during vaginal delivery on postpartum pain relief and mental health. Journal Of Affective Disorders, 156194-199. doi:10.1016/j.jad.2013.12.027
Steen, M., Downe, S., Bamford, N., & Edozien, L. (2012). Not-patient and not-visitor: A metasynthesis fathers’ encounters with pregnancy, birth and maternity care. Midwifery, 28362-371. doi:10.1016/j.midw.2011.06.009
Stuebe, A. M., Grewen, K., & Meltzer-Brody, S. (2013). Association Between Maternal Mood and Oxytocin Response to Breastfeeding. Journal Of Women's Health (15409996), 22(4), 352-361. doi:10.1089/jwh.2012.3768
Swenne, C. L., & Skytt, B. (2014). The ward round - patient experiences and barriers to participation. Scandinavian Journal Of Caring Sciences, 28(2), 297-304. doi:10.1111/scs.12059
Symon, A., Paul, J., Butchart, M., Carr, V., & Dugard, P. (2008). Maternity unit design study part 4: midwives' perceptions of staff facilities. British Journal Of Midwifery, 16(4), 228.
Thomée, S., Härenstam, A., & Hagberg, M. (2011). Mobile phone use and stress, sleep disturbances, and symptoms of depression among young adults--a prospective cohort study. BMC Public Health, 1166. doi:10.1186/1471-2458-11-66
Tingle, J. (2012). The safe and effective delivery of ward rounds. British Journal Of Nursing, 21(21), 1282-1283.
Tseng, Y., Chen, C., & Lee, C. S. (2010). Effects of listening to music on postpartum stress and anxiety levels. Journal Of Clinical Nursing, 19(7-8), 1049-1055. doi:10.1111/j.1365-2702.2009.02998.x
Tsuchiya, M., Mori, E., Iwata, H., Sakajo, A., Maehara, K., Ozawa, H., & ... Saeki, A. (2014). Fragmented sleep and fatigue during postpartum hospitalization in older primiparous women. Nursing & Health Sciences, doi:10.1111/nhs.12157
Uvnäs Moberg, K., & Prime, D. K. (2013). Oxytocin effects in mothers and infants during breastfeeding. Infant, 9(6), 201-206.
van de Glind, I., de Roode, S., & Goossensen, A. (2007). Review: Do patients in hospitals benefit from single rooms? A literature review. Health Policy, 84153-161. doi:10.1016/j.healthpol.2007.06.002
Valbø, A., Iversen, H. H., & Kristoffersen, M. (2011). Postpartum care: evaluation and experience among care providers and care receivers. Journal Of Midwifery & Women's Health, 56(4), 332-339. doi:10.1111/j.1542-2011.2011.00038.x
Vasher, J., & Coyazo, N. (2011). INNOVATIVE PROGRAMS: Do Not Disturb…Moms and Babies Resting! A Successful Implementation of Quiet Hours on a Postpartum Floor. Journal Of Obstetric, Gynecologic & Neonatal Nursing, 40(1), S14-S15. doi:10.1111/j.1552-6909.2011.01242_18.x
Ya-Ling, L., Chich-Hsiu, H., Stocker, J., Te-Fu, C., & Yi, L. (2015). Postpartum fatigue, baby-care activities, and maternal-infant attachment of vaginal and cesarean births following rooming-in. Applied Nursing Research, 28(2), 116-120. doi:10.1016/j.apnr.2014.08.002
Yeh, Y., Lee, D., & Ko, Y. (2013). Color combination and exposure time on legibility and EEG response of icon presented on visual display terminal. Displays, 3433-38. doi:10.1016/j.displa.2012.11.007
Yeh, Y., St John, W., & Venturato, L. (2016). Inside a Postpartum Nursing Center: Tradition and Change. Asian Nursing Research, 10(2), 94-99. doi:10.1016/j.anr.2016.03.001
Yelland, A., Winter, C., Draycott, T., & Fox, R. (2013). Midwifery staffing: Variation and mismatch in demand and capacity. British Journal Of Midwifery, 21(8), 579.
Yoder, V. J., & Phillips, A. (2010). Alarm management: clinical perspective. Biomedical Instrumentation & Technology, 44(2), 152-153.
Zaidi, F. (2014). Challenges and practices in infant feeding in Islam. British Journal Of Midwifery, 22(3), 167-172.
Zauderer, C. (2009). FEATURES: Maternity Care for Orthodox Jewish Couples: Implications for Nurses in the Obstetric Setting. Nursing For Women’S Health, 13112-120. doi:10.1111/j.1751-486X.2009.01402.x
Boeken
Blom, R. (2008). Regelmaat brengt rust: Een handleiding voor het bieden van regelmaat, voorspelbaarheid en prikkelreductie (vierde editie). Bakermat: Mechelen.
Lomax, A. (2015). Examination of the newborn: An evidence-based guide (tweede editie). John Wiley and Sons: Ltd.
Van Marwijk, F. (2008). Lichaamstaal bij baby’s (zesde druk). Unieboek: Antwerpen.
Wielenga, J.M., Hankes Drielsma, I.J. (2006). Ontwikkelingsgerichte zorg voor de pasgeboren baby. Boom: Lemma Uitgevers.
Websites
Dictionary.com Unabridged. (z.j.). Geraadpleegd op 4 april 2018 via http://www.dictionary.com/browse/rest
EURO-PERISTAT Project with SCPE and EUROCAT. (2013). European Perinatal Health Report. Geraadpleegd op 16 november 2017 via www.europeristat.com
Kind en Gezin. (2017). Geraadpleegd op 16 november 2017 via www.kindengezin.be
Nationale raad voor de vroedvrouwen. (2006). Beroepsprofiel van de Belgische vroedvrouw. Geraadpleegd op 10 Januari 2017 via http://www.vroedvrouwen.be/sites/default/files/Beroepsprofiel%202006.pdf
VBOV. (2017). Geraadpleegd op 16 november 2017 via www.vroedvrouwen.be
Folders
AZ Maria Middelares. (z.j.). Dienst gebonden informatiebrochure A202-A203. Geraadpleegd op 10 januari 2017 via https://www.mariamiddelares.be/sites/default/files/Dienstgebonden%20inf…
AZ Maria Middelares. (z.j.). Onthaalbrochure. Geraadpleegd op 10 januari 2017 via https://www.mariamiddelares.be/sites/default/files/FB%20231%20Onthaalbr…









